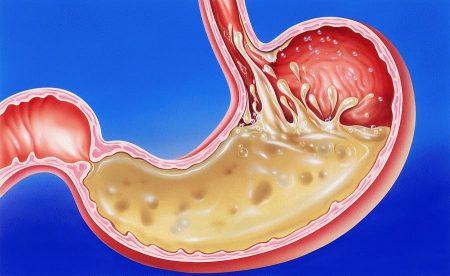
Язвенная болезнь желудка и 12-перстной кишки
Содержание:
- Перечень рекомендованных продуктов
- Правильное питание при язве 12-перстной кишки — один из основных лечебных факторов
- Диагностика
- Правила приготовления блюд при язвенной болезни
- Рецепты лечебной диеты 1
- Проявления язвенной болезни
- Режим максимального щажения стол 1а
- Рубцовый стеноз.
- Из-за чего после пьянки болит живот
- Что едят при язве 12 ДПК
- Лечение язвы желудка и 12-перстной кишки
Перечень рекомендованных продуктов
Состав меню «Стол №1» обычно прописывает употребление в пищу следующих продуктов:
подсушенный или вчерашний хлеб из муки высшего сорта;
овощные бульоны, супы из нежирного филе, хорошо проваренных круп, слизистые супы или супы-пюре из круп или овощей, допустимо употребление в пищу молочных супов;
в качестве заправки к супам можно использовать смесь из яиц и молока, небольшие кусочки сливочного масла;
оливковое или льняное масло;
отварные или паровые стейки из нежирного филе говядины, курицы, индейки, рыбы красной и белой, частей свинины с низким содержанием жира;
также из мяса можно готовить отварные паровые котлеты, фрикадельки, допустимо смешивать несоленый фарш без специй с различными хорошо проваренными крупами;
отварные субпродукты и различные блюда из них, например: мягкие пудинги или котлетки
Из разрешенных: печень, язык;
геркулесовая каша на воде или смеси воды и молока, гречневая, манная.Обратите внимание
Каши должны быть очень тщательно протертыми, до полувязкой консистенции;
отварные и растертые до состояния пюре овощи: картофель, цветная капуста, морковь, свекла. Постепенно блюда можно усложнять и готовить из овощей рагу или пудинги;
молочные продукты с низкой жирностью и кислотностью, без красителей и консервантов;
вареные яйца и различные мягкие блюда из них, например: омлет;
ягоды (обязательно дозревшие, без кислоты) и фрукты добавляются в меню постепенно, только после перехода от острой стадии
Допустимо употребление бананов, яблок, груш;
различные виды травяных настоев и чаев из лекарственных трав (ромашковый отвар, мята, шиповник, специальные сборы для лечения острых и хронических язвенных патологий желудка и двенадцатиперстной кишки;
вязкие овсяные кисели или из некислых фруктов и ягод;
при ослабевании симптомов болезни в состав меню допустимо добавление небольших количеств мёда, зефира, пастилы или мармелада с низким содержанием сахара;
лечебные минеральные воды (Ессентуки, Боржоми).
Правильное питание при язвенных заболеваниях желудочно-кишечной системы включает в себя не только соблюдение норм приготовления и употребления, но также корректно составленное меню.
Важно
Для того чтобы диета приносила пользу, нужно учитывать стадию, в которой находится заболевание, тяжесть протекания и другие индивидуальные особенности. Именно поэтому составление диеты по списку питания «Стол №1» лучше всего будет доверить гастроэнтерологу.
В острой стадии заболевания к употреблению разрешены только вязкие каши из смеси воды и 1% молока, слизистые кисели без добавления сахара. Нужно пить много жидкости и обязательно употреблять препараты, выписанные врачом для избавления от острых симптомов.
После того, как с помощью щадящего питания болезнь начнет ослабевать, постепенно в ежедневный рацион вводятся другие продукты, осторожно, по одному. Если после добавления какого-либо нового блюда состояние здоровья ухудшилось, этот компонент нужно немедленно из меню исключить и снова перейти на более щадящий состав продуктов
Несмотря на то, что переход от обычного повседневного питания к диете покажется безрадостным и утомительным, важно помнить о том, что именно правильный состав меню поможет организму быстрее восстановиться и полностью избавиться от воспалительного заболевания. Кузнецова Ирина, медицинский обозреватель
Кузнецова Ирина, медицинский обозреватель
6,997 просмотров всего, 1 просмотров сегодня
Правильное питание при язве 12-перстной кишки — один из основных лечебных факторов
Питание при язвенной болезни, независимо от того, локализовалась она в желудке или 12-перстной кишке должно быть организовано так, чтобы максимально уберечь слизистые оболочки желудочно-кишечного тракта от раздражающих факторов. Без правильного питания выздоровление или длительная ремиссия невозможны
При этом важно, чтобы энергетические потери организма восполнялись полностью, диета в данном случае означает не похудение, а щадящее питание
Основные постулаты диеты №1

Врачами-диетологами для язвенников разработана диета №1. Её следует соблюдать длительное время после обострения, чтобы не допустить нового рецидива
Особенно важно правильное питание при язве 12-перстной кишки, поскольку в этом случае могут образовываться осложнения в виде рубцовых стенозов. Оно должно быть частым, осуществляемым в одни и те же часы, дробным и исключающим раздражающие компоненты, например, копчёности, маринады, острые приправы
Категорически не рекомендуется принимать алкоголь и курить. Общий объём пищи не должен превышать 2,5 кг. Она должна готовиться на пару, вариться или тушиться. Запрещается жарить и готовить мясо на гриле, есть бутерброды и вообще питаться всухомятку, пить крепкий кофе или чай. Хлеб нужно есть только белый, но обязательно вчерашней выпечки.
Рекомендуется, чтобы белок животного происхождения составлял примерно 70% рациона. Полезно нежирное мясо (особенно кролик и курица), рыба (окунь и судак), нежирные молочные продукты, включая сливочное масло и неострые сыры. Мясо и рыба должны употребляться только в варёном виде, жареное при этой диете исключается совсем. Яйца можно есть варёные всмятку или приготовленные в качестве парового омлета. Овощные, молочные и крупяные супы и пюре следует протирать. Ягоды можно есть только некислые, в протёртом или печёном виде. Свежевыжатые соки разрешаются только из некислых плодов. Питьевое молоко может быть любой жирности, полезен также некрепкий чай с молоком, отвар шиповника.
Ограничивается употребление цельной овсяной и перловой крупы, яиц, сваренных вкрутую, сдобы, крепких овощных отваров, мяса и рыбы жирных сортов, томатной пасты. Минеральную воду можно пить только разрешённую врачом, тёплую и до приёма пищи. Мёд принимают по половине столовой ложке, предварительно растворив в тёплой воде.
- жирные сорта мяса и рыбы и бульоны из них;
- грибы в любом виде;
- свежие фрукты и овощи, особенно богатые клетчаткой или имеющие толстую кожуру (яблоки, редька, капуста, крыжовник и т.д.);
- блины, пироги;
- рассыпчатые каши;
- консервированная пища, соленья;
- мороженое и вообще охлаждённая пища и газированные напитки;
- жареные, острые и копчёные блюда;
- любые экзотические приправы;
- халва, шоколад.
Эту диету часто приходится соблюдать длительное время или даже всю жизнь, поскольку отступления от неё часто провоцируют обострение болезни.
Диета №1А

Эта диета предназначена для пациентов с острой стадией дуоденальной язвы. Пища должна быть обязательно варёной и жидкой, в сутки рекомендуется употреблять 2 литра таких блюд. Основу питания составляют протёртые молочные супы, протёртые каши (кроме пшённой), крупяные отвары со слизью (из овсянки, гречневой муки или ячменных продуктов), протёртые мясные суфле, нежирное молоко, сладкие желе и кисели. Продукты, содержащие слизь оказывают обволакивающее действие на слизистые оболочки, способствуют уменьшению болей и ускорению процесса заживления язвы. Температура готовых блюд должна быть от 15 до 60 градусов, т.е. не слишком холодной или горячей. Потребление соли следует ограничить до половины чайной ложки в сутки. Питание должно быть 7-8 разовым, иначе появляются голодные боли. Хлеб, а также овощи и фрукты исключаются совсем. Обычно такая диета назначается на 1-2 недели, в зависимости от скорости рубцевания язвы.
Диета №1Б

Эта диета назначается, когда больного переводят на полупостельный режим, после диеты № 1А. Она предполагает шестиразовое питание. По-прежнему исключаются холодные и горячие блюда. Кроме жидких блюд, разрешаются приготовленные на пару, отварные и кашеобразные. Разрешаются белые сухарики, мясные тефтели, суфле и паровые рубленые котлеты, протёртые супы, яйца всмятку, молочные каши. По-прежнему ограничено потребление соли, полностью исключено — фруктов и овощей. Строго запрещены бобовые изделия, макароны, кисломолочные продукты, кофе, шоколад, консервы. Эту диету иногда называют тренировочной, поскольку её цель — подготовить организм к переходу на постоянную диету больных дуоденальной язвой. Тренировочное питание обычно назначается на 10-14 дней.
Диагностика
Задачей диагностики служит верификация заболевания, определение типа дискинезии желчевыводящих путей, исключение сопутствующих заболеваний, поддерживающих дисфункцию. УЗИ желчного пузыря и желчевыводящих путей направлено на определение формы, размеров, деформации, врожденных аномалий, конкрементов желчевыводящей системы. Для выяснения типа дискинезии УЗИ выполняется натощак и после приема желчегонного завтрака, позволяющего оценить сократительную функцию желчного пузыря.
Информативным методом диагностики является проведение фракционного дуоденального зондирования с исследованием дуоденального содержимого. С помощью зондирования 12-перстной кишки определяется тонус, моторика, реактивность, состояние сфинктерного аппарата внепеченочных желчных протоков. При гиперкинетической дискинезии ЖВП уровень липопротеидного комплекса и холестерина в порции В снижается; при гипокинетической – повышается.
Рентгенологическое обследование включает холецистографию и холангиографию. С их помощью оценивается архитектоника и моторика желчевыводящих путей. В комплексном обследовании может применяться манометрия сфинктера Одди, холесцинтиграфия, МРТ печени и желчевыводящих путей. Целесообразно исследование копрограммы, кала на дисбактериоз и яйца гельминтов.
Правила приготовления блюд при язвенной болезни
 Несмотря на то, что сливочное масло разрешено при язве, жарить на нем продукты категорически запрещено.
Несмотря на то, что сливочное масло разрешено при язве, жарить на нем продукты категорически запрещено.
Существует две стадии обострения, которые при соблюдении всех рекомендаций врача сменяются ремиссией. На начальной стадии симптомы ярко выражены. Больной чувствует острые боли в области пупка, наблюдается изжога, тошнота, вздутие живота. На этом этапе необходимо употреблять жидкую или желеобразную пищу. Все супы, каши, овощи должны быть перетерты или измельчены блендером. Таким образом, стоит готовить продукты в течение 10-12 дней. Если боли становятся невыносимыми, можно 2-3 дня придерживаться питьевого режима и полностью отказаться от пищи. На 10-12 день выраженность симптомов должна снизиться. В таком случае можно переходить к пюрированной пище. Если интенсивность проявления симптомов не снижается, стоит продолжать питаться по первой схеме и сообщить об этом своему врачу. Когда заболевание достигает стадии устойчивой ремиссии, можно переходить на употребление рыхлой и хорошо измельченной пищи.
Принципы правильного питания
 При язве двенадцатиперстной кишки назначают диету №1.
При язве двенадцатиперстной кишки назначают диету №1.
Диета при обострении заболевания предполагает тщательный подбор продуктов, правильное их приготовление и питание по указанному режиму.
- Продукты должны быть сварены или обработаны паром. Жареная пища противопоказана, так как тяжело переваривается;
- Твердые продукты необходимо подавать в тщательно измельченном виде. Фрукты подаются без кожицы, мясные и рыбные блюда готовятся из фарша, перекрученного несколько раз на мясорубке;
- Пищу принимают маленькими порциями 4-5 раз в день через равные промежутки времени, ужин — не позже, чем за 2 часа до сна;
- Употребляйте пищу комнатной температуры, в среднем — 30ºС;
- Не допускайте чувство голода, так как в это время вырабатывается желудочный сок;
- Суточное количество калорий — 3000;
- Допускается не более 6 г соли в день.
Если вы почувствовали симптомы острого приступа заболевания, одного перехода на правильный рацион питания недостаточно. Сообщите об этом своему врачу, возможно он назначит вам прием препаратов, снижающих кислотность. Это поможет вам быстрее купировать симптомы обострения и получить своевременную помощь, если обострение связано с начинающимся прободением.
Рецепты лечебной диеты 1
Слизистый рисовый суп
Подойдет для всех, у кого имеются проблемы с желудком и двенадцатиперстной кишкой. Такой суп хорошо обволакивает стенки желудка и насыщает пациента. Для приготовления нам понадобится:
- рис;
- молоко;
- яйцо;
- вареная морковь;
- немного зелени;
- кусочек масла.
Сварить рис на воде до готовности, затем процедить его через мелкое сито. К рисовому отвару добавьте несколько столовых ложек риса, и поставить закипать на медленном огне. Смешайте яйцо с молоком, как на омлет, и влейте молочно-яичную массу к рисовому отвару. Через несколько минут снимите с огня. По желанию, можно добавить измельченную на мелкой терке вареную морковь, немного зелени и кусочек сливочного масла.

Лапшевник с мясом или творогом
Для этой диеты можно готовить лапшевник с мясным или рыбным фаршем, а также нежирным творогом. Для рецепта понадобятся следующие продукты:
- лапша или вермишель;
- фарш или творог;
- яйца;
- соль;
- немного сметаны.
Лапшу поломать на мелкие кусочки и варить до готовности (в кастрюле с макаронами должно остаться немного жидкости). Добавить к макаронам фарш или творог, несколько яиц, тщательно перемешать. Противень смазать небольшим количеством растительного масла. Выложить лапшевник тонким слоем, смазать сверху сметаной, и запекать до готовности в течение 20-40 минут, в зависимости от начинки. Затем готовый лапшевник нарезать на порционные кусочки, перед подачей выложить на каждую порцию кусочек сливочного масла.

Зразы на пару
Для приготовления рецепта потребуются:
- говяжий или куриный фарш;
- немного соли;
- куриное яйцо;
- перепелиные яйца по количеству зраз.
Перепелиные яйца отварите до готовности, остудите и очистите от скорлупы. К фаршу добавьте немного соли и сырое куриное яйцо. Можно также добавить немного рубленой зелени. Сформируйте зразы, внутрь каждой котлетки поместите перепелиное яичко. Готовьте зразы на пару в пароварке, в мультиварке, на водяной бане или в духовке.

Суфле из говядины или рыбы
Суфле из говядины подойдет как для больных с заболеваниями желудочно-кишечного тракта, так и для детского меню. Ингредиенты:
- говядина;
- мука;
- молоко;
- сливочное масло;
- куриные яйца;
- соль.
Говядину хорошо промойте и отварите до готовности, затем пропустите через мясорубку несколько раз. Опускайте сырое мясо в кипящую воду, так в нем сохранится больше витаминов и питательных веществ. На сухой сковороде обжарьте муку до золотистого цвета, затем добавьте к муке сливочное масло, и тщательно размешайте муку с растопленным маслом. Влейте на сковороду немного молока, и тушите, тщательно помешивая, до загустения. К говяжьему фаршу добавьте желток яйца, взбитый миксером белок яйца, молочный соус и соль по вкусу. Все хорошо перемешайте и выложите на смазанную сливочным маслом форму. Запекайте суфле на пару или в духовке. По тому же принципу готовится суфле из рыбы, только вместо говядины берите нежирное филе рыбы.

Мифы о язвенной болезни двенадцатиперстной кишки:
Проявления язвенной болезни
При язве двенадцатиперстной кишки боли появляются через полтора часа после еды, присутствуют ночные, голодные (то есть возникающие на голодный желудок) боли в поджелудочной области или в правом подреберье, которые проходят после еды, приема антацидных препаратов, ранитидина, омепразола.
Рвота кислым содержимым желудка может наступать на высоте болей, после рвоты пациент испытывает облегчение (некоторые больные самостоятельно вызывают рвоту для уменьшения болей).
Боли, возникающие через 30 минут – 1 час после еды более характерны для локализации язвы в желудке.
Проявления язвенной болезни также включают тошноту, изжогу, отрыжку.
Естественно, бывают случаи и с нетипичными симптомами: отсутствие характерной связи болевого синдрома с приемом пищи, отсутствие сезонности обострений не исключают данного диагноза. Так называемые немые обострения заболевания сложно заподозрить и правильно распознать.
Режим максимального щажения стол 1а
Назначается при язвах в разгар обострения, когда на лицо выраженные симптомы «раздражённого желудка», включая резкую боль в животе, метеоризм и понос.

 Протёртая рисовая каша несколько раз в день — эффективное средство от воспаления
Протёртая рисовая каша несколько раз в день — эффективное средство от воспаления
Позволяет снизить до возможного минимума все механические воздействия на спровоцированный участок пищеварительного тракта (меньше раздражает только внутривенное питание).
Помогает справиться с эвакуаторной дисфункцией, воспалением, и при этом обеспечивает организм всеми необходимыми веществами. Диета №1а всегда сочетается со строгим постельным режимом.
Допускаются только протёртые, отваренные или пропаренные блюда жидкой или кашицеобразной консистенции. Частота кормления – 6 раз в сутки. Температурный режим – максимально щадящий (25-45 0С).
Супы рекомендуются исключительно слизистые из рисовой или овсяной крупы. Можно добавлять растительное масло.
Все хлебобулочные изделия противопоказаны без исключения.
Мясо и рыба подаются только в виде паровых суфле не чаще 1 раза в сутки. Предпочтение отдаётся диетической птице. Из рыбы можно судака, треску или окуня.
Нельзя давать пациенту мясо, выращенное любым из быстрых способов (курятина, некоторые виды рыбы). Остатки гормонов и антибиотиков в тканях этих видов продуктов могут крайне негативно повлиять на динамику заболевания в острый период.
Каши можно давать только протёртые (пшеничную нельзя), не чаще 1 раза в сутки. В них можно добавлять небольшое количество молока.
Овощи противопоказаны в любом виде кроме сока.

 Творог можно употреблять в виде суфле
Творог можно употреблять в виде суфле
Молоко по классике диетологии входит в стол №1а. На практике – у взрослых людей молоко достаточно часто может провоцировать метеоризм, что не способствует выздоровлению и нормализации микрофлоры при язвах. В острый период желательно воздерживаться от этого продукта.
Нежирный творог можно употреблять в виде парового творожного суфле.
Сыр – противопоказан. Сливочное масло в качестве добавки прописано, но желательно использовать вместо него растительные – оливковое и рафинированное подсолнечное, добавляя их в супы или каши.
Яйца только в виде парового омлета (до 2х яиц в сутки для взрослых).
Противопоказаны любые пряности и соусы.

 Отвар шиповника — единственный напиток, который можно безопасно употреблять в период обострения
Отвар шиповника — единственный напиток, который можно безопасно употреблять в период обострения
Из напитков желательно использовать только слабый отвар шиповника.
Рубцовый стеноз.
Рубцовый стеноз выходного отдела желудка (привратника) характеризуется его рубцовой деформацией с нарушением моторно-эвакуаторной функции желудка. Развивается в результате многолетнего течения язвы.
Выделяют 3 стадии течения заболевания:
-компенсированная: состояние больного расценивается как средней степени тяжести, нет истощения пациента, эвакуаторная функция желудка не изменена. Больные могут иногда отмечать чувство переполненности в эпигастрии, особенно после обильной еды, отрыжка кислым или рвота. При рентгеноскопии тонус желудка повышен, эвакуация пищи из желудка не изменена.
-субкомпенсированная: отмечается общая слабость, исхудание, приступообразные боли (связаны с усилением перистальтики желудка), отрыжка с запахом “тухлых яиц” (связано с задержкой ранее съеденной пищи), рвота, приносящая облегчение, нарушение водно-электролитного баланса. Рентгенологически отмечается замедление эвакуации желудочного содержимого до 6-12 часов.
-декомпенсированная: резко выраженная слабость, исхудание, сухость кожных покровов, рвота съеденной накануне или за несколько дней едой, приносящая облегчение, отрыжка кислым или зловонным запахом, выраженные нарушения водно-электролитного баланса, снижение хлора.
Будет отмечаться сгущение крови, анемия, снижение белка. Рентгенологически эвакуация желудочного содержимого длится более 12 часов, а в некоторых случаях и более суток.
При рубцовом стенозе показано только оперативное лечение с адекватной предоперационной подготовкой, поскольку при выраженных изменениях пациенты плохо могут перенести операцию.
Из-за чего после пьянки болит живот
Причиной болезненных ощущений, которые испытывает человек после выпивки, являются имеющиеся у него хронические заболевания. Прием спиртного провоцирует обострение этих болезней.
Холецистит и желчнокаменная болезнь
Прием алкоголя усиливает выработку желчи клетками печени. Желчь скапливается в желчном пузыре в большом количестве и чрезмерно растягивает стенку органа. Ее оттоку препятствует спазм сфинктера желчного пузыря, вызванный приемом алкоголя. В результате застойных явлений желчный пузырь воспаляется, что проявляется болью в правом подреберье, тошнотой, горечью во рту.
Приступ сильной боли под ребрами справа может означать печеночную колику. Из-за невозможности избавиться от желчи, переполняющей желчный пузырь, он и желчевыводящие протоки производят интенсивные сокращения, которые вызывают сильные болевые ощущения. Характер боли схваткообразный, отдает вниз живота справа, в область правой лопатки, ключицы, плеча. Печеночная колика сопровождается повышением температуры, тошнотой, рвотой, метеоризмом. Такие обострения требуют неотложной медицинской помощи.
Острый панкреатит
Употребление алкоголя активирует выработку пищеварительных ферментов поджелудочной железой и одновременно затрудняет их выброс в желудочно-кишечный тракт. Накопившиеся в избытке ферменты начинают переваривать саму железу. Это вызывает некроз клеток, к которому присоединяется инфекция.
Проявляется острый панкреатит сильнейшей опоясывающей болью в животе, неукротимой рвотой, вздутием, быстро нарастающей интоксикацией. Это состояние требует немедленной госпитализации в хирургическое отделение.
Язвенная болезнь желудка и двенадцатиперстной кишки
Эти заболевания могут осложниться кровотечением и прободением язвы. Если к боли в желудке после алкоголя присоединяются такие симптомы, как рвота в виде кофейной гущи и/или стул, напоминающий деготь, резкая бледность, снижение артериального давления — это признаки желудочного кровотечения.
Прободная язва характеризуется сильнейшей («кинжальной») болью в подложечной области. При возникновении этих осложнений нужно вызывать скорую помощь.
Острый гастрит
Заболевание связано с приемом крепкого алкоголя, который вместе с соляной кислотой оказывают воздействие на стенки желудка, похожее на ожог. Состояние сопровождается сильной болью под ложечкой, тошнотой, рвотой со слизью и прожилками крови. Больной ощущает сухость во рту, привкус желчи. Артериальное давление обычно понижено, а пульс — учащен.
Хронический гастрит
Гастрит у алкоголиков часто переходит в хроническую форму, так как слизистая оболочка желудка, страдающая при каждой пьянке, не успевает восстановиться. Пациент живет с постоянным ощущением тяжести, боли в эпигастральной области, изжоги, подташнивания. Аппетит у таких больных снижен, их преследует жажда. Они мучаются поносами или запорами.
Состояние при хроническом гастрите похоже на похмелье, но оно отличается тупыми тянущими болями в области желудка.
Если человек готов навсегда отказаться от употребления алкоголя, то он при соблюдении диеты и здоровом образе жизни может навсегда излечиться от гастрита.
При боли в животе, возникшей сразу после употребления спиртного, больному необходимо оказать первую помощь:
- предложить пациенту выпить литр воды комнатной температуры и вызвать рвоту, чтобы промыть желудок;
- дать больному сорбент, например, активированный уголь из расчета 1 таблетка / 10 кг массы тела;
- напоить настоем мяты;
- если состояние больного не улучшилось, вызвать скорую помощь.
Что едят при язве 12 ДПК
Список разрешённых продуктов при лечении недуга достаточно разнообразен, потому позволяет пациенту довольно просто перенести ограничения в питании. Отвечая на вопрос о том, что можно есть при язве, гастроэнтерологи настаивают на употреблении:
- свежей молочной продукции: сливок, кефира, молока, творога и сметаны. Молоко считают кладезем полезных компонентов, особенно важных при лечении язвы. Также его можно добавлять в блюда либо напитки;
- вчерашнего и несладкого хлеба, сухариков, подсушенного бисквита;
- овощей и диетических вегетарианских супов из моркови, картофеля, кабачков;
- нежирного постного мяса без кожицы и жилок. Мясо следует отваривать либо запекать, делать из него фарш, запеканки, фрикадельки;
- манной, рисовой, гречневой, овсяной каши;
- ягод без кожицы и компотов, киселей, муссов, желе на их основе;
- негазированной воды, некислых соков, отваров, морковных, свекольных, капустных соков;
- отварных и запеченных овощей;
- пастилы, зефира и джема вместо привычных конфет, шоколада или эклеров;
- макарон и вермишели в супах, гарнирах, запеканках.
Следует помнить, что перечень продуктов регулируется не только исходя из индивидуальных особенностей пациента. К примеру, язвенники, переносящие послеоперационный либо период обострения, могут питаться исключительно жидкими кашами, протёртым куриным филе, некрепким чаем и отваром шиповника.
Меню на неделю для больных язвой желудка
 Во время лечения заболевания следует отказаться от продуктов, которые богаты клетчаткой.
Во время лечения заболевания следует отказаться от продуктов, которые богаты клетчаткой.
Меню на неделю составляется с учётом всех рекомендаций и правил. Примерный рацион на день выглядит следующим образом и может быть образцом для каждого пациента, не знающего, что есть при язве 12-перстной кишки:
- Завтрак: овсяная или манная каша на молоке, творог с ягодами, запеченные фрукты, пару яиц всмятку, кисель либо разбавленный морковный сок;
- Перекус: минеральная вода, крем-суп либо овощное рагу, тёртая морковь с яблоком, натуральный йогурт с ягодами, галетное печенье либо хлебцы;
- Обед: вермишелевый или гречневый суп с куриным филе и картофелем либо плов с нежирным мясом, пару кусочков вчерашнего хлеба, запечённая рыба, овощная запеканка либо котлеты на пару с мясным суфле. К гарниру можно подать пюре либо кашу, заправленную маслом либо молоком;
- Полдник: творог со сметаной, кисель, несколько гречневых хлебцев либо сухариков, галетное печенье с джемом, яблоко или банан;
- Ужин: овощное рагу либо лёгкий вегетарианский/рисовый суп, фрикадельки, запеченные фрукты, минеральная вода либо кефир;
- Перед сном: отвар шиповника либо молоко с мёдом.
Как видите, все блюда идеально подходят для раздражённого желудка и соответствуют заданным нормам.
На какие продукты наложить «запрет» при язвенной болезни?
 Не следует есть шоколад при язве двенадцатиперстной кишки, такое лакомство дополнительно раздражает слизистую органа.
Не следует есть шоколад при язве двенадцатиперстной кишки, такое лакомство дополнительно раздражает слизистую органа.
Выбрать то, что нельзя есть при язве, довольно просто, исходя из списка разрешённых продуктов. Однако очередное напоминание не повредит, а лишь упростит составление рациона. Итак, что нельзя употреблять при лечении язвы ДПК?
- Любые алкогольные напитки, газировку, крепкие чаи, кофеин, энергетики;
- Продукты со специями, солью, жирами, консервантами и красителями;
- Пикантные соусы и любого вида заправки;
- Копчёные, маринованные и консервированные блюда, соленья;
- Жирную рыбу и мясо;
- Свежую сдобную и слоеную выпечку, белый хлеб. Под запретом шоколадные изделия и мороженое;
- Острые блюда с чесноком, хреном, редькой, луком;
- Арахис, семечки, пшенную, перловую и кукурузную каши;
- Кислые овощи и фрукты. Под запретом употребление помидоров, цитрусовых, смородины, крыжовника, капусты;
- Любые сухофрукты. Позволено пить лишь напитки на их основе.
Таким образом, диета – один из ключевых факторов эффективного и качественного лечения. Помните, что поддержание правильного питания не способно полностью устранить недуг, однако играет огромную роль при борьбе с ним. Если на протяжении длительного времени вы чувствуете боли верхней части живота либо голодные боли, стоит немедленно обратиться к врачу.
Лечение язвы желудка и 12-перстной кишки
Принципы терапии язвенной болезни:
- одинаковый подход к лечению язв желудка и двенадцатиперстной кишки;
- обязательное проведение базисной терапии, снижающей кислотность;
- выбор снижающего кислотность препарата, поддерживающего внутрижелудочную кислотность >3 около 18 часов в сутки;
- назначение снижающего кислотность препарата в строго определенной дозе;
- эндоскопический контроль с 2-недельным интервалом;
- длительность терапии в зависимости от сроков заживления язвы;
- антихеликобактерная терапия по показаниям;
- обязательный контроль эффективности терапии через 4–6 недель;
- повторные курсы терапии при ее неэффективности;
- поддерживающая противорецидивная терапия.
Протокол лечения язвенной болезни предполагает прежде всего проведение базисной терапии, целью которой является устранение болевого синдрома и пищеварительных расстройств, а также достижение рубцевания язвенного дефекта в максимально короткие сроки.
Медикаментозное лечение предусматривает назначение препарата, снижающего кислотность желудочного сока, в строго определенной дозе. Продолжительность лечения зависит от результатов эндоскопического контроля, который проводится с двухнедельным интервалом (т. е. через 4, 6, 8 недель).
У каждого больного язвой желудка или 12-перстной кишки, у которого в слизистой оболочке желудка обнаруживается Н. Рylori, тем или иным методом (быстрым уреазным тестом, морфологическим методом, с помощью определения ДНК методом полимеразной цепной реакции и т. д.), проводится противомикробная терапия. Эта терапия включает в себя комбинацию нескольких противомикробных средств.
Эрадикационная терапия 2 линии
- Блокаторы протонного насоса 2 раза в день;
- Коллоидный субцитрат висмута 120 мг х 4 раза;
- Тетрациклин 500 мг х 4 раза;
- Метронидазол 250 мг х 4 раза;
- Длительность лечения 7 дней.
В качестве альтернативной схемы предлагалась комбинация пилорида (ранитидин) в дозе 400 мг 2 раза в день с одним из антибиотиков – кларитромицином (по 250 мг 4 раза или 500 мг 2 раза в день) или амоксициллином (в дозе 500 мг 4 раза в день).
Протокол эрадикационной терапии предполагает обязательный контроль ее эффективности, который проводится через 4–6 недель после ее окончания (в этот период больной не принимает противомикробных препаратов) с использованием дыхательного теста или полимеразной цепной реакции. При сохранении Н. Рylori в слизистой оболочке желудка проводится повторный курс эрадикационной терапии с применением терапии 2-й линии с последующем контролем ее эффективности также через 4–6 недель.
Неэффективность консервативного лечения больных язвой желудка или 12-перстной кишки может проявляться в двух вариантах: часторецидивирующем течении язвенной болезни (т. е. с частотой обострения 2 раза в год и выше) и формировании рефрактерных гастродуоденальных язв (язв, не рубцующихся в течение 12 недель непрерывного лечения).
Факторами, определяющими часторецидивирующее течение язвенной болезни, являются:
- обсемененность слизистой оболочки желудка Н. Рylori;
- прием нестероидных противовоспалительных средств (диклофенак, ортофен, ибупрофен и др.);
- наличие в прошлом язвенных кровотечений и перфорации язвы;
- низкий «комплайенс», т.е. отсутствие готовности больного к сотрудничеству с врачом, проявляющееся в отказе больных прекратить курение и употребление алкоголя, нерегулярном приеме лекарственных препаратов.