Диета при гастрите желудка. Список продуктов, меню, рецепты
Содержание:
- Причины повышенной кислотности желудка
- Какие продукты нельзя есть при гастрите перечень
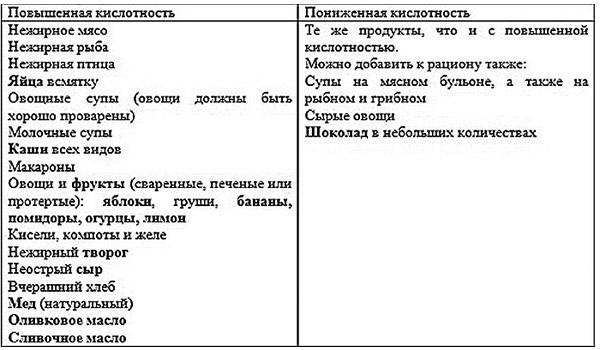
- Продукты при гастрите с повышенной кислотностью, таблица
- Диета при гастрите с повышенной кислотностью напитки и заменители соусов
- Модификации диеты
- Какая пища особенно полезна
- Характеристики гастрита
- Гастрит с повышенной кислотностью, меню на неделю
- Полезные продукты при гастрите
Причины повышенной кислотности желудка
Кислотность желудка представляет собой жидкость в виде соляной кислоты, которая жизненно необходима нашему организму для борьбы с вредоносными вирусами, бактериями, которые мы заносим в свой желудок во время приема пищи с продуктами питания, а так же она обеспечивает правильную, своевременную переработку еды.
Повышенный уровень рН — это когда показатель находиться за рамками допустимой нормы, то есть выше семи. Нередко он может беспокоить здоровых людей, не имеющих ранее проблем с желудком
Это первый звоночек о том, что следует уделить внимание своему здоровью:
- Неправильное питание, злоупотребление фаст -фудом, газированными напитками, специями, еда всухомятку, жаренная, острая, соленая пища.
- Нерегулярные приемы пищи с большим перерывом, в таком случае, вырабатываемая соляная кислота, начинает поедать саму себя, в результате чего, ее выделяется еще больше.
- Частая склонность к стрессам, перевозбуждению, агрессии.
- Показания к регулярным оперативным вмешательствам.
- Табак, алкоголь, наркотические вещества.
- Длительный прием определенной группы медикаментов (гормоны, антибиотики, обезболивающие НПВС).
- Инфекция Хеликобактер пилори.
- Повышенный тонус нервных окончаний.
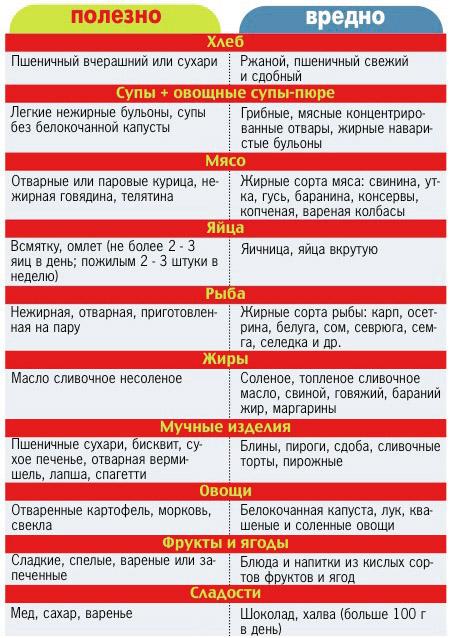
Какие продукты нельзя есть при гастрите перечень
Сложнее всего, по отзывам диетологов, люди, узнавшие, что у них гастрит, отказываются от сопровождающего любое питание ломтика батона, а также от любимого многими кофе. Увы, если без чашечки по утрам вы не представляете начало дня и если аромат кофе сводит вас с ума, заменить его хотя бы на цикориевый кофе не удастся – он также вреден для желудка. Но «кофеманы» успешно могут переквалифицироваться в любителей чая, ведь и этот напиток может радовать оттенками вкуса и бодрить.
Не стоит жалеть себя и думать, что кушать при гастрите желудка практически нечего. Хорошая новость в том, что вам не придется сидеть только на жидких кашках. Того, что нельзя есть при гастрите желудка, все же не больше, чем того, что разрешено. Палитра вкусов разрешенных блюд все еще может вас радовать
Но для начала важно уяснить, какие продукты нельзя есть
Продукты, запрещенные при гастрите
- ржаной хлеб, свежий белый хлеб, сдоба, жареные пирожки, изделия из слоеного теста;
- бульоны (кроме овощного), борщ, щи, окрошка;
- жирное мясо (свинина, баранина);
- жирную птицу (утка, гусь);
- субпродукты (ливер, почки, сердце, мозги);
- большинство видов колбасных изделий;
- жирные виды рыбы (морская, карп, пангасиус);
- копченые рыба и мясо, соленая рыба, консервы;
- яйца вкрутую, яичница;
- сыры жирных и соленых сортов;
- бобовые;
- орехи и семечки;
- крупные макаронные изделия;
- пряности и приправы (перец, горчица, хрен);
- маринованные овощи;
- овощи, раздражающие слизистую: лук, редис, редька, чеснок;
- грибы (они трудно усваиваются);
- фрукты, которые тяжело перевариваются: дыня, виноград (толстая кожура и косточки механически раздражают слизистую, а при повышенной кислотности вредны еще и процессы брожения);
- ягоды с жесткими зернами (малина, черная и красная смородина) или грубой кожицей (крыжовник)
- кондитерские изделия (пирожные, торты, магазинные творожные десерты);
- газированные напитки, черный кофе, цикориевый кофе, квас.
Употребление продуктов в зависимости от кислотности желудка
 Кроме общего списка, есть еще и нюансы, которые зависят от того, как у вас обстоят дела с кислотностью. При повышенной и пониженной кислотности одни и те же продукты вредят или помогают, поэтому есть отдельный список продуктов при гастрите для разных типов заболевания.
Кроме общего списка, есть еще и нюансы, которые зависят от того, как у вас обстоят дела с кислотностью. При повышенной и пониженной кислотности одни и те же продукты вредят или помогают, поэтому есть отдельный список продуктов при гастрите для разных типов заболевания.
Что вредно есть при пониженной кислотности:
молоко, молочные супы и каши;
Вредные продукты при повышенной кислотности:
- кислый творог, жирную сметану;
- пшенную, кукурузную, перловую и ячневую рассыпчатые каши. Гречневую рассыпчатую тоже есть не стоит – лучше подать ее с молоком или сварить полужидкой;
- овощи, усиливающие выделение желудочного сока: белокочанная капуста, красная капуста, щавель, шпинат, помидоры и томатный сок
- цветную и брюссельскую капусту, спаржу можно есть, только после длительного отваривания;
- петрушку и зеленый лук нельзя есть в сыром виде, можно в небольшом количестве изредка добавлять при готовке блюд;
- огурцы нельзя есть неочищенными, даже если они молодые – кожица раздражает желудок;
- кислые фрукты и ягоды, особенно цитрусовые, персики.
Продукты при гастрите с повышенной кислотностью, таблица
Детально разберем, что же можно и нужно кушать при наличии диагноза, о котором мы сегодня говорим:

Блюда и продукты с большим содержанием Са (кальция) в составе, он способен облегчить выброс соляной кислоты и снизить болевые ощущения.
Холодное молоко в количестве 50 миллилитров сразу после еды, поможет побороть изжогу и вывести из организма соляную кислоту.
Крупы: ячмень, овсянка, рис, кукуруза, гречка, манка придадут чувство насыщения, обогатят организм нужными элементами, а так же окажут обволакивающее свойство на стенки желудка, что не даст лишней кислоте образоваться и выйти за его пределы.
Мед является панацеей в борьбе с множеством негодований, в случае с повышенной кислотностью, он нормализует работу ЖКТ, сохраняет нормальное состояние флоры, защищает слизистую желудка от раздражения и активизирует выведение не нужных, вредоносных кислот. Зачастую его рекомендуют для ежедневного использования в небольших количествах, первый из приемов меда часто припадает на утреннее время, натощак в соединении с теплой водой.
Имбирь знаменитая пряность в каждом уголке мира, он способен понижать кислотность желудка при гастрите
Но, важно, что при язвенной болезни, его применять нельзя, так как, будет сильно раздражатся внешняя оболочка желудка и провоцировать появление новых язвочек.
Бананы богаты калием, каждодневное употребление фрукта способно не только облегчить симптомы и состояние больного, но и полностью побороть следы заболевания на начальных стадиях.
Растительное масло, лучше оливковое или масло льна не должно превышать суточной нормы в рационе, а именно более двух столовых ложек в сутки.
Мясо необходимо организму обязательно, особенно если проблема коснулась человека подросткового возраста. Предпочтительно выбирать нежирные, низкокалорийные сорта
Крольчатина, говядина, курятина, а так же мясо цыпленка — самые подходящие из них, и богатые на содержание жизненно важных элементов, к этому же списку можно отнести и говяжий язык.
Рыба и морепродукты нормализуют работу и функции пищеварительного тракта, поэтому они в рационе должны быть 4-5 раз в неделю обязательно. Предпочтение отдавать так же диетическим сортам продукта.
Творог от 0 до 5 % жирности можно включать в меню до пяти раз в неделю, в отдельных случаях его рекомендуют для ежедневного приема.
Яйца можно в небольших количествах, обязательно свежие, в виде вареных всмятку, обычного или парового омлета на молоке, а так же яйца пашот. Но ни в коем случае нельзя их пить в сыром виде, что бы, не раздражать желудок и не занести патогенный микроорганизм, в виде сальмонеллы либо другой инфекции.
Хлеб можно и нужно, вчерашний или слегка подсохший до состояния сухаря, но не свежий, так же можно и галетное, сухое печенье несколько раз в неделю.
Картофель можно нечасто, так как, он долго переваривается. Если картофель присутствует в первом блюде, то на второе или для гарнира от него лучше отказаться.
Тыква — незаменимый продукт при проблемах с ЖКТ, полезными являются сама мякоть овоща, его семена, а так же тыквенный сок. Целесообразней начинать употреблять данный компонент с самых ранних стадий болезни.
Грецкие орехи и семечки, можно до двадцати грамм ежедневно.
Укроп в свежем виде очень богат на витамины, минералы для желудка, он способен предотвратить процессы брожения, облегчить тошноту, а так же купировать спазмы в ЖКТ.
Свекла — нормализует микрофлору кишечника и налаживает стул, тем самым предотвращает возникновение приступообразных болей и тяжести. Употреблять исключительно в вареном или в печеном виде.
Диета при гастрите с повышенной кислотностью напитки и заменители соусов
Зачастую человеку, предрасположенному к гастриту и имеющему избыточную кислотность, сложно отказаться от привычных соусов, приправ и питья, которые употреблять в таких случаях категорически запрещено. Однако существует немало рецептов, позволяющих «обойти» это табу. Рассмотрим некоторые из них.
Соусные заменители:
• соус бешамель
Для приготовления берем 60 гр. (1/3 стакана) обезжиренного молока, 1 ч. л (7–8 гр.) муки пшеничной и немного (6 гр.) сливочного масла.
Порошок пшеничный поместить в духовку или на сковороду и прокалить до появления светло-желтого оттенка. Потом вскипятить молоко и, отлив третью часть в миску, остудить. В нее досыпать муки, образовавшуюся смесь хорошо размешать, после чего влить в кипящее молоко, непрерывно и тщательно перемешивая. Далее, дав составу 1–2 минуты прокипеть, добавить масло.
• молочный соус с тертым яйцом
Понадобится соус бешамель, дополнительно около 60 гр. (треть стакана) нежирного молока, чайная ложка (7–8 гр.) просушенной муки с горкой, четвертая часть сваренного вкрутую яйца и 12–15 гр. сливочного масла.
Яйцо перетереть и добавить в приготовленный соус. Смесь хорошенько перемешать и заправить маслом.
• сметанный соус
Берется 50 гр. (треть стакана) обезжиренной сметаны и 5 гр. пшеничной муки.
Сметану разделить поровну: одну часть вскипятить, в другую добавить просушенной муки. Взбить, а затем влить в кипящую сметану. Образовавшуюся смесь снова довести до кипения. Полученную массу остудить и процедить.
• огуречный соус
Необходимо приготовить среднего размера огурец, 100 гр. нежирного сыра и 15 гр. (1 ст. л) обезжиренной сметаны, 2 чесночные головки, небольшой пучок укропа, четверть чайной ложки кориандра (7–8 гр.).
Огурец очищаем от кожуры, режем на кусочки и измельчаем в блендере либо на мелкой терке. После этого, полученную массу требуется слегка отжать, удалив излишки жидкой фазы. В полученную смесь добавить натертого сыра и чеснока, сметаны, измельченный укроп и кориандр. Все тщательно перемешать.
Диетические напитки:
• молочный кисель
Нам понадобится 400 гр. обезжиренного молока, 30 гр. (2,5 ст. л) картофельного крахмала, сахар (по вкусу).
В небольшом объеме молока разводим крахмал. Полученный состав, помешивая, добавляем в кипящее молоко. Даем время, чтобы он снова закипел, засыпаем по вкусу сахар и даем остынуть.
• кисель из ягод
Потребуется около 250 гр. ягодного ассорти (малина, клюква, клубника и т. д.). Также готовим 350 гр. воды, 3 ст. л. (60–70 гр.) крахмала и сахар.
Ягоды промываем, даем воде стечь, и помещаем в воду, налитую в эмалированную посуду. Даем составу закипеть, и варим до обесцвечивания ягод, то есть до готовности. Ягодную массу отжимаем и процеживаем. Далее, разводим крахмал в соответствующем количестве холодной воды, делаем консистенцию однородной. Ягодный раствор снова доводим до кипения. В него, постоянно помешивая, добавляем крахмальную смесь.
• отвар шиповника
Для его приготовления необходимо горсть (2/3 стакана) высушенных плодов шиповника, 300 гр. воды и сахар.
Шиповник отмыть и очистить от волосков. Затем его растолочь, поместив в эмалированную посуду, залить водой и прокипятить, накрыв крышкой, 10–12 минут. После этого раствор следует настоять в течение 3 часов. Настоявшийся отвар процедить.
Примечание: Независимо от разновидности гастрита, перед использованием вышеуказанных рецептур, следует непременно проконсультироваться у гастроэнтеролога.
Модификации диеты
Диета также имеет модификации. Так, различают диету 1а и 1б. Во время питания по диете 1а, которая более строгая, нежели просто диета 1, нужно соблюдать два правила. Первым условием является консистенция блюд. Они должны быть жидкими или кашеобразными, лучше всего – в протёртом виде. Еще одно правило указывает на запрет овощей, фруктов и хлеба. При питании 1а кушать необходимо до семи раз в сутки. Обычно врачи назначают данную диету в первые несколько недель во время обострения заболевания и после операции на желудке.
Что касается стола 1б, он отличается от 1а тем, что здесь должны присутствовать блюда с учётом соотношения белков, углеводов и жиров. Это единственное отличие между ними. Чаще всего гастроэнтерологи прибегают к такому питанию после завершения лечебной терапии.
Какая пища особенно полезна
Прекрасным средством для профилактики гастрита и язвы желудка является молоко. Оно помогает при изжоге и тошноте. Список молочных продуктов очень большой, поэтому при повышенной кислотности отдавайте предпочтение молоку и йогурту, а при пониженной – кефиру и творогу. Хорошим средством для желудка является земляника. Для того, чтобы получить желаемый эффект, съедайте по полстакана этой ягоды в течение двух недель.

Пониженная кислотность желудочного сока
Гастрит при пониженной кислотности – это признак затяжного течения болезни, когда воспалительные процессы в желудке привели к атрофии. Такие же симптомы характерны для редкой аутоиммунной формы гастрита. От нее в первую очередь ухудшается пищеварение, что приводит к недостатку витаминов группы В и анемии из-за дефицита железа. Диета при этой форме заболевания должна обеспечивать организм всеми питательными веществами и усиливать выработку ферментов, нужных для правильного переваривания. Для этого необходимо питание, которое не будет механически раздражать желудок, и на химическом уровне сможет стимулировать пищеварение.
Чтобы защитить желудок, нужно избегать холодной или очень горячей еды. К приготовлению особых требований нет. Мясо варите, тушите, запекайте или жарьте без образования корочки. Чтобы растительная пища лучше усваивалась, овощи употребляйте протертыми. Добавляйте в рацион соленые огурцы или маринованную сельдь. Еду приправляют пряностями. Рекомендуются продукты с горьким вкусом: цикорий, одуванчик.
Рацион при атрофическим заболевании
Диета при гастрите должна включать супы на мясном или рыбном бульоне. В первые блюда можно добавлять грибы. Борщ и рассольник разрешаются, если после не появляется болезненных ощущений в области желудка. Обязательно нужно есть мясо. Оно может быть отварное или в виде котлет, фрикаделек. Позволяется, но не очень часто употреблять буженину, ветчину, сосиски. В любом виде полезны яйца, а также рыба и икра. В качестве гарнира используйте овощные пюре, вермишель.
Стимулировать пищеварение может сок цитрусовых, ароматические приправы, кислые компоты и кисели, чай с лимоном, пюре из свежих фруктов. Полезными будут салаты из листьев одуванчика, яблок и капусты. Молочные продукты обязательно должны быть в рационе. Отдавайте предпочтение кефиру, ряженке и творогу. Разрешается употреблять сметану и сливки.
Список продуктов, которые необходимо исключить при атрофическом гастрите с пониженной кислотностью:
- Жирное мясо и рыбу.
- Консервированные фрукты и овощи.
- Соленые, острые блюда, чеснок.
- Сладости: сдобную выпечку, торты, вафли, шоколадные конфеты, мороженое, газированные напитки.
- Кофе, чай, алкоголь.
- Кислые фрукты и ягоды, семечки, орехи.
- Насыщенные мясные и грибные бульоны.
Эрозивный гастрит с повышенной кислотностью
Пища не должна раздражать желудок. Поэтому идеальными блюдами будут слизистые супы, протертые каши из овсяной или рисовой крупы, манка, сваренная на молоке. Мясо ешьте вареное или в виде паровых котлет. Молочные продукты выбирайте некислые. Каши приправляйте сливочным маслом. Фрукты, употребляемые больным, должны быть сладкие. Это могут быть бананы, яблоки. Добавляйте в рацион желе, мед, пастилу, зефир, варенье и джем. Чай должен быть некрепким. Варите компоты и кисели.
Обратите внимание!
При эрозивном гастрите с повышенной кислотностью нельзя есть наваристые бульоны, блюда из грибов и бобовых. Запрещены рыбные консервы, жирная рыба и мясо, икра. Избегайте острых и жареных блюд, кислых фруктов и ягод, маринованных салатов, квашеной капусты. Нельзя есть при гастрите сдобные булочки и свежий хлеб. Напитки должны быть некрепкими. Кофе и шоколад желательно исключить. Категорически запрещается употреблять мороженное.
Главные правила диеты
Такая еда послужит хорошей профилактикой язвы желудка. Питание при этом заболевании направлено на ликвидацию воспалений на его стенках. Диета учитывает действие продуктов на желудочную секрецию и на двигательную функцию ЖКТ. Если этих правил будет придерживаться больной гастритом, то выздоровление ускорится:
1. Блюда должны быть теплыми, так как холодная и горячая пища раздражает стенки желудка.
2. Употребляйте продукты, которые быстро перевариваются и не загружают пищеварительный тракт. Например, перетертую еду, кефир.
3. Помните про пятиразовое питание. Каждый прием пищи должен состоять из небольших порций. Режим играет важную роль в лечении и профилактике гастрита.
4. Ежедневный рацион должен содержать необходимые витамины, минералы, белки, жиры и углеводы. Запекайте яблоки, готовьте из ягод компоты, соки, кисели, желе и муссы.
Характеристики гастрита
Даже минимальное воспаление при гастрите со временем приводит к нарушению функциональной деятельности органа. Опасность данного патологического состояния заключается в том, что при длительном вялотекущем развитии гастрит приводит к эрозивно-язвенному поражению стенок желудка с повышением риска возникновения злокачественных новообразований. Среди всех отделов пищеварительной системы человека желудок является наиболее уязвимым звеном, что обусловлено постоянным контактом с пищей и пищеварительными соками, включающими соляную кислоту.
Важно! В современном мире гастрит является одним из наиболее актуальных заболеваний. Эта патология распространена повсеместно, но в большей степени заболеваемость фиксируется на территории экономически развитых стран
Воспалительное поражение желудка возникает с одинаковой частотой у детей, в подростковом, зрелом и пожилом возрасте. Повлиять на развитие воспалительного процесса могут как эндогенные (внутренние), так и экзогенные (внешние) факторы.
Оказать потенциальное влияние на развитие острого или хронического воспалительного процесса в желудке могут такие факторы:
- регулярное воздействие стрессов и психоэмоциональных перегрузок на организм человека;
- глистные инвазии;
- нерациональное питание, регулярное употребление спиртосодержащих напитков и табакокурение;
- агрессивное воздействие бактерии Helicobacter pylori на стенки желудка;
- длительное использование некоторых групп лекарственных медикаментов, особенно нестероидных противовоспалительных препаратов;
- наличие сопутствующих заболеваний органов пищеварительной системы.
Кроме экзогенных факторов, существует перечень внутренних причин, способных провоцировать развитие острого и хронического гастрита. К таким причинам относят:
- дисгормональные расстройства;
- нарушение работы иммунных комплексов;
- гастродуоденальный рефлюкс;
- наследственная предрасположенность к развитию заболеваний пищеварительного тракта;
- нарушение работы вегетативной нервной системы, в результате чего повышается выработка соляной кислоты.
По причине длительного бессимптомного течения человек на протяжении многих лет может не догадываться о развитии воспалительного процесса в желудке.
Клиническая картина воспалительного поражения желудочной стенки напрямую зависит от типа самого гастрита и фазы его течения. Для острой формы воспалительного процесса характерен такой симптомокомплекс:
- тянущая или давящая боль в эпигастральной (подложечной области);
- тошнота;
- рвота;
- отрыжка кислым;
- изжога;
- повышенное газообразование в кишечнике (метеоризм);
- чередование запоров и диареи.
Кроме подразделения на формы патологического процесса, гастрит условно классифицируются на такие виды:
- некротический;
- катаральный;
- флегмонозный;
- фиброзный.
Исходя из характера нарушений кислотообразующей функции, выделяют гастрит с повышенной, пониженной и сохраненной кислотностью.
Гастрит с повышенной кислотностью, меню на неделю
День 1
Завтрак: Разваренная гречневая каша без масла, небольшое количество творога жирностью не более 5%, чай из мяты или чистый черный чай, но не крепкий, 1-2 галетное печенье.
Обед: Слизистый суп из овсянки на воде с добавлением вареного куриного желтка и 10 грамм сливочного масла. Смесь перетереть или перебить блендером до образования супа — пюре. Как вариант для второго блюда, может послужить паровой омлет из одного яйца.
Ужин: Тефтели из нежирного сорта мяса приготовленные на пару, разваренная вермишель из твердых сортов без масла, чай.
День 2
Завтрак: Варенная на молоке овсянка, или же пюре из картофеля и моркови, чай или кисель.
Обед: Гороховый суп на овощном бульоне, перетертый в пюре; обезжиренный творог или йогурт.
Ужин: Ленивые творожники (вареники), желе из фруктов, компот без сахара.
День 3
Завтрак: Биточки из мяса на пару, рис с пятью граммами сливочного масла, чашка чая или молока.
Обед: Суп из картофеля, капусты и моркови, и отварная либо паровая рыба.
Ужин: Гречка перебитая с творогом и запеченная в духовке в виде пудинга, компот или отвар из свежей малины.
День 4
Завтрак: Манная каша без масла средней густоты и чай с добавлением молока и меда.
Обед: Суп-пюре из кабачка, разваренная гречневая каша, 1 запеченное яблоко.
Ужин: Жидкое пюре из картошки с паровой, мясной котлетой или пудингом из мяса. Стакан теплого молока за 1-2 часа до сна.
День 5
Завтрак: Рисовая каша на молоке, ромашково — мятный чай, 1 хлебный сухарь или 2 штуки галетного печенья.
Обед: Овсяный суп на мясном бульоне и кусок отварного мяса нежирных сортов.
Ужин: Битки из рыбного фарша на пару или в духовке, гренка жаренная на нескольких каплях растительного масла, несладкий чай.
День 6
Завтрак: Вермишель с маслом, чашка кефира или простокваши.
Обед: Рыба на пару или отварная, пюре в виде супа из моркови и укропа, банан.
Ужин: Отварная курица (нежирная часть) пюре из гороха или картофеля, чай.
День 7
Завтрак: Овсянка на воде с орехами, стакан киселя.
Обед: Суп из любых овощей и большая паровая котлета. Кусочек несвежего хлеба, намазанный медом или вареньем, молоко.
Ужин: Отварная рыба и овощи на пару, небольшая порция творога, чай.
Для перекусов и полдников, можно использовать кисель из некислых ягод или фруктов, банан, печеные яблоки в чистом виде или с творогом, кефир с добавлением ложки отрубей или семян льна, а перед сном (примерно за час) можно пить 100-200 мл нежирного молока или кефира, не забывайте соблюдать и питьевой режим.
Контролируйте чувство сытости и голода, что бы, не обременять желудок лишними нагрузками, а так же следите после употребления каких блюд, вы испытываете больший дискомфорт, боли, тошноту или изжогу, что бы согласовано с лечащим врачом, заменить их, на продукты более подходящие лично для вас.
Полезные продукты при гастрите
 Некоторые разрешенные продукты могут оказаться еще и целебными. Что нужно есть при гастрите? Ученые активно исследуют, как влияют полезные продукты на течение болезни, на размножение хеликобактера – бактерии, которую ассоциируют с гастритом. Правда, пока достоверных и всеми признанных результатов про лечебную пользу того или иного продукта не получено, но сами исследователи становятся «фанатами» то одного, то другого полезного овоща или фрукта, который, по их мнению, способен избавить человека от гастрита. Почему бы не попробовать сделать на них упор в своем меню, ведь даже если чудесного эффекта не будет, все они – из разряда того, что полезно при гастрите.
Некоторые разрешенные продукты могут оказаться еще и целебными. Что нужно есть при гастрите? Ученые активно исследуют, как влияют полезные продукты на течение болезни, на размножение хеликобактера – бактерии, которую ассоциируют с гастритом. Правда, пока достоверных и всеми признанных результатов про лечебную пользу того или иного продукта не получено, но сами исследователи становятся «фанатами» то одного, то другого полезного овоща или фрукта, который, по их мнению, способен избавить человека от гастрита. Почему бы не попробовать сделать на них упор в своем меню, ведь даже если чудесного эффекта не будет, все они – из разряда того, что полезно при гастрите.
Список
- Авокадо. Эксперименты показали, что один фрукт в день значительно снижает количество хеликобактера в желудке.
- Хурма. Снижает кислотность при гастрите. Такой эффект заметен только у спелых плодов.
- Банан. Тот же эффект, что и от хурмы.
- Яблоки. Если секреция желудочного сока снижена, кислые сорта активизируют его выработку. Если же, наоборот, повышена, плоды сладких сортов избавят от изжоги: так работает сочетание пектина и глицина в яблоке. Можно пройти месячный курс «яблоколечения»: выберите только фрукты зеленого цвета, потрите на мелкой терке и ешьте ежедневно, по утрам, на голодный желудок, вместо завтрака. Можно добавлять запаренный овес, банан, мед.
- Брокколи. Японские ученые доказали, что после двух месяцев ежедневного употребления этого овоща, у людей с повышенной кислотностью нормализуется выработка желудочного сока, в организме снижается количество бактерии хеликобактер.
- Мед (смесь с прополисом) – подавляет активность хеликобактера, оказывает седативное (успокоительное) влияние, обладает ранозаживляющий свойством.
- Куркума. Имеет сильное противовоспалительное влияние, а также противоокислительное – недаром эту пряность издавна добавляют для сохранения свежести еды. Подавляет хеликобактер.
- Лакрица. Конфетки и десерты с ней имеют противовоспалительное и даже конкретно противоязвенное свойство. Лакрица способна снижать раздражение слизистых оболочек.
- Натуральный йогурт. Полезнее всего, если вы сделаете его дома в йогуртнице. Три года назад было доказано, что пробиотики способны вытеснить хеликобактер из организма, так что йогурт планируют официально ввести в комплексную терапию гастрита. Интересно, что даже кислый на наш вкус йогурт на самом деле частично нейтрализует желудочный сок: его белок связывает соляную кислоту.
- Овсяная каша. Обволакивает слизистую желудка, чем защищает ее от воздействия желудочного сока при гастрите с повышенной кислотностью. Но главный секрет геркулеса – противовоспалительные свойства, которые еще и залечивают поврежденную слизистую оболочку.
- Морковный сок. Укрепляет стенки слизистой желудка. Облегчает воспаление.
- Апельсины, гранат. Полезны только при гастрите с пониженной кислотностью, ведь в них высокое содержание кислот. Эти фрукты помогают восстанавливаться поврежденным клеткам, стимулируют иммунитет, обладают антиоксидантными свойствами.





