Назначение гормональной терапии при менопаузе
Содержание:
- Эстрогенная недостаточность
- Орхиэктомия
- Что такое гормональная терапия
- Дополнительно
- Климактерические расстройства
- Как проводят ЗГТ
- Как проходит лечение
- Какие препараты применяются для ЗГТ биоидентичными гормонами
- Что делать перед приемом гормональных препаратов
- Виды гиперчувствительности замедленного типа. Их лечение
Эстрогенная недостаточность
Эстрогенная гормонотерапия в гинекологии применяется в случае недостатка этой группы гормонов в организме. Проблема может проявиться в любом возрасте.
В этом случае возникает угроза бесплодия, развивается дистрофия матки, инволюция молочных желез. Возможны следующие причины этой патологии, не связанные с возрастом:
- Генетическая предрасположенность, генетические дефекты гормональной или ферментной системы, недоразвитие яичников.
- Депрессия, хроническое стрессовое состояние.
- Длительное применение транквилизаторов или антидепрессантов.
- Злоупотребление алкоголем и никотином.
- Физическое истощение, критически низкая масса тела, в результате чего наблюдается дисфункция яичников, пропадают менструации.
- Нарушение работы гипофизарно-гипоталамического комплекса в результате опухоли, инсульта, черепно-мозговой травмы.

В этих случаях недостаточность эстрогена развивается быстро, гармонозаменяющая терапия в данном случае не является обязательной.
Часто нормализация гормонального уровня достигается за счет решения основной проблемы.
Гормоносодержащие препараты в юном возрасте назначают при наличии таких симптомов, как недоразвитие половых органов и молочных желез, сниженное либидо, нарушение менструального цикла и аменорея.
Еще одной причиной снижения уровня эстрогенов можно назвать овариэктомию — удаление яичников.
Зачастую эта операция является компонентом комплексного лечения рака молочной железы, потому что половые гормоны являются стимуляторами роста раковых клеток.
Без этой группы гормонов раковые клетки не могут делиться и погибают.
Чаще всего овариэктомию проводят женщинам фертильного возраста, так как после наступления менопаузы гормональную функцию в большей степени берет на себя жировая ткань и удаление яичников не имеет смысла.
В то же время после менопаузы, несмотря на низкий уровень гормонов, у таких пациенток чаще, чем у женщин фертильного возраста, обнаруживают гормонозависимые опухоли молочной железы.
Антигормональная терапия при раке молочной железы требует длительного — не менее 5 лет — подавления гормональной активности для предупреждения метастазов.
Гормонозаместительная терапия после удаления яичников в данном случае недопустима.
Однако если овариэктомию проводят в случае таких заболеваний, как обширные поражения матки и яичников, некоторые виды эндометриоза и опухолей яичников в репродуктивном возрасте, происходит не только полная утрата возможности деторождения, но и сложная нейрогуморальная перестройка организма.
В этом случае гормонозаместительная терапия является единственным методом лечения синдрома постовариэктомии — хирургической менопаузы.
Физиологическая менопауза, при которой наступает естественное понижение количества эстрогенов, состоит из нескольких этапов, именуемых климактерическим периодом:
- Перименопауза — период, который начинается после 40 лет за 4 года до последней менструации и характеризуется замедлением обменных процессов, снижением интенсивности обновления клеток и появлением болезней, редких для более молодого возраста.
Первый симптом перименопаузы — изменения продолжительности менструального цикла, кроме того, кровотечение меняет свою интенсивность.
В этот период наступают значительные гормональные изменения — снижается уровень эстрогенов, что сопровождается рядом клинических проявлений, и возникает необходимость принимать препараты ЗГТ.
- Собственно менопауза — время последней менструации. Срок наступления менопаузы определяется после года аменореи. В среднем, она наступает в 51,3 года. Курение ускоряет наступление менопаузы на 2 года.
- Постменопауза — этот период наступает через год после менопаузы и продолжается до конца жизни.
Гормонозаместительная терапия обычно применяется в том случае, если симптомы эстрогеновой недостаточности значительно влияют на качество жизни женщины.
Заместительная терапия в климактерический период назначается для устранения таких симптомов:
| Общее ухудшение самочувствия. |
| Психо-эмоциональные нарушения. |
| Гипергидроз, особенно в ночное время. |
| «Приливы» — нарушение сосудодвигательной функции. |
| Колебания артериального давления. |
| Сухость, зуд во влагалище, снижение либидо, кроме того, болезненное мочеиспускание — эти признаки только усиливаются с возрастом. |
| Остеопороз — снижение костной массы, хрупкость и ломкость костей. |
| Ухудшение состояния сердечно-сосудистой системы. |
| Мастопатия. |
| Новообразования в органах репродуктивной системы. |
Для устранения признаков климакса применяют такие средства заместительной гормональной терапии, как Фемостон, Анжелик, Прогинова, Ливиал.
Орхиэктомия
Это одна из распространенных методик лечения рака простаты. Она представляет собой хирургическую кастрацию. Яички продуцируют большую часть тестостерона, их резекция является одной из используемых при онкологии предстательной железы методик.
Орхиэктомия предполагает значительное уменьшение количества андрогенов в мужском организме. Данный способ используют в случае отказа от медицинской кастрации или при плохой переносимости организмом гормональных средств.
В современной медицине данный метод используется нечасто, поскольку резекция яичек уменьшает уровень тестостерона лишь наполовину, а на дальнейшее психоэмоциональное состояние и личную жизнь влияет крайне отрицательно.
Обычно такому лечению подвергаются лица преклонного возраста.
Что такое гормональная терапия
Гормональная терапия относится к так называемой системной терапии рака. Это означает, что препараты гормональной терапии оказывают воздействие на весь организм (в отличие от препаратов таргетной терапии). Препараты гормональной терапии применяются для лечения гормонально-позитивного рака молочной железы либо рецидива этого заболевания. Целью гормональной терапии является уничтожение раковых клеток после первичного хирургического лечения, химиотерапии или лучевой терапии.
Гормональная терапия по своему принципу похожа на «страховку» после других методов лечения: операции, химиотерапии или лучевой терапии, позволяя снизить риск рецидива рака молочной железы. После проведенного лечения рака пациентка надеется на то, что опухоль полностью уничтожена. Однако, такую стопроцентную гарантию не может дать никто. Поэтому назначение гормонального терапии как бы подстраховывает женщину от рецидива рака.
Для некоторых пациенток с гормонально-позитивным раком молочной железы гормональная терапия играет такую же важную роль, как и остальные методы лечения. Фактически, гормональная терапия может быть даже эффективнее химиотерапии. В зависимости от конкретной ситуации гормональная терапия может быть назначена одна или в сочетании с химиотерапией.
Гормональная терапия может быть направлена на блокирование эстрогеновых рецепторов, их уничтожение либо на снижение содержания эстрогенов в крови. У каждого из этих методов имеются свои преимущества и недостатки.
Показания к гормональной терапии:
- Снижение риска рака молочной железы в тех случаях, когда этот риск высок (у не страдающих раком женщин).
- При неинвазивном раке молочной железы (ПКИС) с целью уменьшения риска рецидива.
- После первичного лечения рака молочной железы (операция, химиотерапия или лучевая терапия) с целью снизить риск рецидива рака или возникновения нового рака молочной железы.
- При инвазивном раке молочной железы до применения других методов лечения для того, чтобы уменьшить размеры опухоли.
- При метастатическом раке.
Гормональная терапия
Если в план лечения рака в Вашей ситуации входит несколько методов, среди которых оперативное вмешательство, химиотерапия и облучение радиацией, то гормональная терапия обычно проводится в последнюю очередь. Подчеркнем, что все методы лечения, которые используются как дополнение к основному, называются адъювантным лечением.
Однако иногда гормональная терапия проводится в самом начале лечения перед хирургическим вмешательством, для того, чтобы уменьшить размеры большой опухоли (более двух сантиметров). В таком случае, когда гормональная терапия проводится первой, она называется неоадъювантным лечением.
- Развитие гормонотерапии
- Действие гормонов на рак молочной железы
- Типы гормональной терапии
- Ингибиторы ароматазы
- Аримидекс
- Аромазин
- Фемара
- Селективные модуляторы эстрогеновых рецепторов
- Тамоксифен
- Эвиста и фарестон
- Препараты, разрушающие эстрогеновые рецепторы
- Воздействие на яичники
- Сравнение методов гормональной терапии
- Показания и противопоказания к гормональной терапии
- Преимущества гормональной терапии
- Побочные эффекты гормональной терапии
Дополнительно
Эффекты заместительной гормональной терапии при недостатке или отсутствии женских половых гормонов.
- Улучшение самочувствия женщины.
-
Устранение проявлений климактерического синдрома (естественный период угасания функции яичников, сопровождающийся недостатком эстрогенов (женских половых гормонов)):
- приливы (ощущение жара, « горячей волны», особенно в области лица), потливость;
- резкие перепады настроения, слезливость, раздражительность;
- бессоница;
- сухость влагалища;
- снижение полового влечения (либидо);
- недержание мочи.
- Улучшение памяти и настроения женщины.
- Снижение риска развития остеопороза (заболевание скелета, при котором кости становятся хрупкими и пористыми из-за недостатка эстрогенов (женских половых гормонов)).
- Вздутие живота.
- Набухание молочных желез.
- Склонность к отекам.
- Снижение риска рака кишечника.
- Повышение риска сердечно-сосудистых заболеваний.
- Повышение риска возникновения тромбозов (образование тромбов (сгустков крови) в сосудах, питающих различные органы и ткани).
- Повышение риска развития рака молочных желез, рака яичников и эндометрия (слизистой оболочки матки).
Противопоказания.
-
Абсолютные (применение невозможно):
- перенесенные онкологические заболевания молочных желез, яичников, эндометрия (слизистой оболочки матки);
- тромбозы сосудов (образование тромбов (сгустков крови) в крупных сосудах, питающих различные органы и ткани);
- перенесенные инфаркты миокарда (омертвение участка сердечной мыщцы вследствие недостаточного его кровоснабжения), ишемические инсульты (омертвение участка головного мозга из-за недостаточного его кровоснабжения);
- нелеченая артериальная гипертензия (стойкое повышение артериального давления выше 140/90 мм рт. ст.);
- заболевания печени (нарушение функций печени);
- беременность;
- непереносимость лекарственного препарата.
-
Относительные (применение возможно, если ожидаемая польза больше, чем возможный риск):
- миома матки (доброкачественное новообразование мышечного слоя матки);
- эпилепсия (заболевание нервной системы, проявляющееся периодическими судорожными припадками);
- желчекаменная болезнь (образование камней в желчном пузыре);
- мигрень (длительные эпизодические головные боли);
- эндометриоз (заболевание, характеризующееся наличием эндометрия (слизистой оболочки матки) вне полости матки);
- повышенный риск рака груди (рак груди у матери, сестры);
- венозный тромбоз в анамнезе (образование тромба (сгустка крови) в просвете крупных вен, чаще всего возникает в сосудах конечностей).
Климактерические расстройства
Окончание репродуктивного периода связано со значительным снижением и затем
прекращением функции яичников. В результате женский организм в течение ряда
лет функционирует в состоянии постоянно меняющегося эндокринного статуса,
заканчивающегося переходом к новому гормональному гомеостазу, который резко
отличается от такового в фертильном возрасте. Этот переход характеризуется
дефицитом эстрогенов и прогестерона с относительным преобладанием
андрогенов.
Снижение уровня секреции эстрогенов и прогестерона в ткани яичников
сопровождается повышением (по принципу обратной связи) синтеза
гонадотропинов, а также снижается продукция кальцитонина, инсулина и др.
В организме происходят следующие патофизиологические процессы:
1. Развивается состояние, близкое к гипергонадо-тропной недостаточности
яичников. Усиливающийся дефицит эстрадиола и прогестерона стимулирует
повышенный биосинтез ФСГ и ЛГ. В течение первого года после менопаузы
уровень содержания ФСГ в плазме периферической крови возрастает в 13 раз,
ЛГ — приблизительно в 3 раза, и после дальнейшего повышения происходит
постепенное снижение уровня гонадотропинов. Спустя 30 лет после менопаузы
его содержание соответствует 40-50% от максимальных значений
постменопау-зального периода, но превышает уровень репродуктивного
возраста. Заместительная гормональная терапия не влияет на высокий уровень
гонадотропных гормонов, что связывают с прекращением продукции ингибина.
2. Прогрессирует дефицит эстрогенов. Как известно, эстрогены продуцируются
не только в яичниках, но и в надпочечниках, в печени, в жировой ткани, а
при беременности еще и в плаценте. Биосинтез эстрадиола и эстрона
осуществляется путем ароматизации андрогенов (преимущественно
андростендиона, но также и тестостерона) в яичниках и надпочечниках. Среди
эстрогенов эстрадиол является более активным (в три раза) по сравнению с
эстроном. В печени оба гормона могут превращаться в эстриол. В печени
происходит также конъюгация эстрогенных гормонов за счет воздействия на них
ферментов. В процессе конъюгации к гормонам присоединяются глюкуронидная и
сульфатная группы, они становятся водорастворимыми, неспособными
связываться с транспортными белками, легко выделяются с желчью (калом) и
мочой.
Половые стероиды, включая эстрогены, являются достаточно мелкими
молекулами, что облегчает их внедрение в клетки-мишени и связывание там (по
правилу «ключ и замок») с соответствующими рецепторами -макромолекулярными
белками, содержащимися в ядрах клеток. Эти рецепторы, помимо матки и
молочных желёз, находятся также в клетках мозга, сердца и артерий,
мочеполового тракта, костной ткани, кожи, слизистых оболочках ротовой
полости, гортани, конъюнктивы и пр.
Несмотря на то, что эстрадиол является наиболее потенциальным эстрогеном, в
организме он достаточно быстро метаболизируется в эстрон. Ограничение
биосинтеза эстрадиола в перименопаузе и в постменопаузе одновременно с его
конверсией в эстрон и продолжающимся внегонадным биосинтезом эстрона (5-20
мкг/сут) способствует преобладанию эстрона. Но в то же время при захвате
эстрона клеткой он подвергается конверсии в эстрадиол, воздействуя на
клетку в виде эстрадиола. А существенным местом биосинтеза эстрона является
жировая ткань, поэтому у женщин с избыточным отложением жира уровень
эстрогенов выше.
3. Снижение биосинтеза эстрогенов в яичниках не сопровождается
одновременным уменьшением продукции андростендиона, сохраняется продукция
андрогенов (андростендиона и тестостерона) в надпочечниках. Поэтому у
женщин в периоде перименопаузы развивается относительная гиперандрогения.
5. Так как источником для биосинтеза половых гормонов является холестерол
(холестерин), состоящий преимущественно из липопротеидов низкой плотности,
то постепенно развивается его в качестве гормонального
субстрата со значительным повышением концентрации в сыворотке крови. Это
способствует повреждению сосудистого эндотелия, развитию
сердечно-сосудистых заболеваний.
Как проводят ЗГТ
Когда врач рекомендует гормоны при осложненной менопаузе, он выбирает один из трех режимов приема:
- Терапия только эстрогенами, или только прогестагенами, проводимая циклами или непрерывно;
- Использование 2-фазных, 3-фазных комбинаций эстрогенов и гестагенов, циклами или непрерывно;
- Терапия комбинацией эстрогенов с андрогенами.
Современная ЗГТ при наступлении климакса использует препараты нового поколения, выпускаемые в различных формах – это таблетки, драже, гели и мази, вагинальные свечи, пластыри, подкожные импланты, внутриматочная спираль.
Особенности применения лекарственных форм:
- Комбинации эстрогена и прогестерона.
-
Таблетки и драже адаптированы под фазы менструального цикла, принимаются в строгой последовательности, после 21-дневного цикла нужно делать перерыв на 7 дней.
- Монопрепараты с эстрогенами.
-
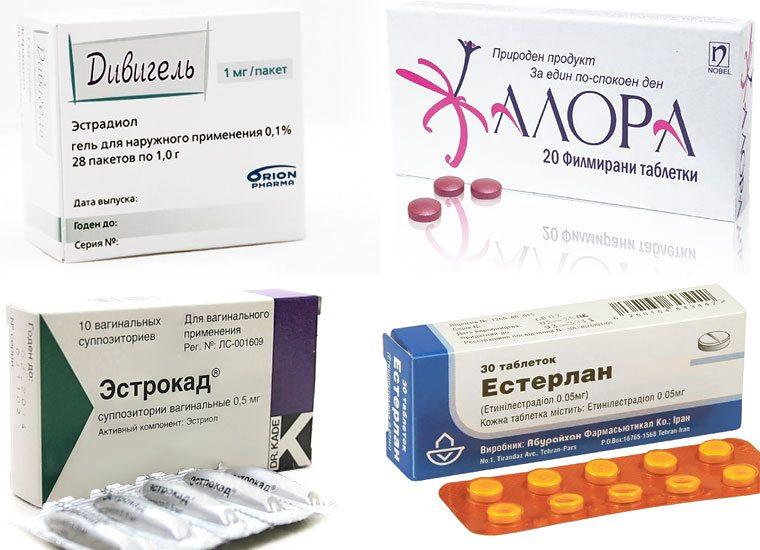
В форме таблеток (Эстерлан, Эстримакс, Премарин, Триаклим) – требуют дополнительного приема прогестинов в любой форме, их принимают без перерывов.
- Вагинальные свечи, гели, кремы с эстрогенами.
-
Овестин, Эстриол, Эстрокад, Орнион – вводят во влагалище однократно перед сном, таблетки с эстрогенами в этом случае не принимают.
- Гели и мази с эстрогенами для наружного применения.
-
Дивигель, Менорест, Октодиол, Эстрожель – наносят на кожу живота или плеч один раз в сутки.
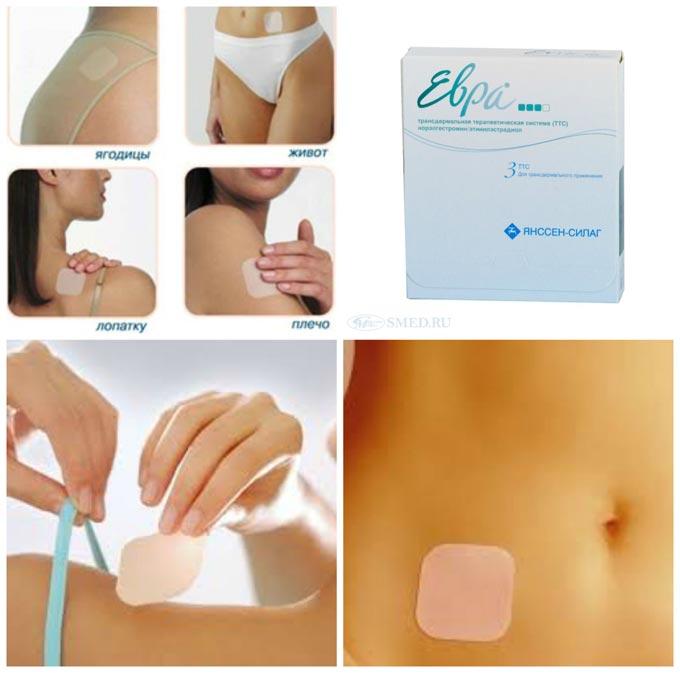
- Пластырь.
-
Меностар, Алора, Климара — приклеивают один раз в неделю в области ягодиц, вдоль позвоночника.
- Подкожные импланты.
-
Вшивают на 6 месяцев, микродозы гормонов поступают в кровь ежедневно.
- Внутриматочная спираль.
-
Мирена – устанавливается на 5-10 лет, выделяет в матку микродозы прогестерона.
- Вагинальные гели и свечи.
-
Крайнон, Утрожестан, Прогестерон гель – используют при дефиците прогестерона.
- Таблетки с прогестинами.
-
Утрожестан, Дюфастон, Ипрожин, Норколут – применяют с 14 по 25 день цикла, если менструация еще не прекратилась.
Как проходит лечение
Гормонозаместительная терапия (ГЗТ) призвана восстановить гормональный фон женщины и тем самым устранить неприятные симптомы климакса. При таком лечении пациентке назначаются специальные препараты, содержащие необходимое количество женских половых гормонов (эстрогенов). Прием таких средств в течение определенного времени дает ощутимые положительные результаты. В частности, улучшается состояние кожи, волос, уменьшаются или вообще исчезают «приливы», нормализуется психоэмоциональное состояние. Гормональная терапия для женщин способствует снижению веса, уменьшает риск возникновения сердечно-сосудистых заболеваний, тромбозов, остеопороза. Кроме того, она помогает справиться с сухостью слизистой оболочки половых органов и нарушениями мочеиспускания, причиной которых являются изменения в гормональном фоне.
ARVE Ошибка: id and provider shortcodes attributes are mandatory for old shortcodes. It is recommended to switch to new shortcodes that need only url
Тем не менее, гормональная терапия для женщин в период климакса имеет противопоказания. К ним относятся:
- тромбоз;
- болезни сердца и сосудов;
- заболевания печени и почек;
- рак и наследственная предрасположенность к нему;
- тяжелая гипертония;
- индивидуальная непереносимость компонентов препарата;
- влагалищные кровотечения неясной этиологии.
Перед началом применения гормональных средств женщине необходимо пройти ряд исследований, на основании которых врач составит схему лечения. Обычно назначаются анализы крови (общий, на гормоны, печеночные пробы), УЗИ органов малого таза, обследование груди и щитовидной железы, половых органов. Обязательными также являются анализ на микрофлору влагалища и мазок на онкоцитологию, цель которого — выявить возможные опухоли в матке.
Гормонозаместительная терапия назначается строго индивидуально, при этом врач учитывает и возрастные особенности женщины, и тяжесть проявления климактерического синдрома. После 40 и до 50 лет речь идет, как правило, о начальном этапе климакса — пременопаузе. В этом периоде у женщины начинают наблюдаться симптомы, характерные для менопаузы, но детородная функция все еще сохраняется, менструации продолжаются. Гормонозаместительная терапия после 40 лет включает применение препаратов, направленных на имитацию нормального менструального цикла. Использовать такие средства необходимо циклично. После 50 детородная функция угасает полностью, яичники перестают вырабатывать яйцеклетки, менструации прекращаются. В этот период переходят на непрерывный прием гормонов.
В среднем принимать такие средства приходится 3-5 лет, редко — 7-10 лет. Длительность употребления лекарств зависит от продолжительности менопаузы. Пожизненный прием гормональных препаратов назначают только тем женщинам, у которых были удалены матка и яичники. Как минимум раз в год пациентке, проходящей ГЗТ, необходимо проходить обследование, чтобы вовремя обнаружить возможные негативные последствия гормональной терапии. Первый медицинский осмотр назначается через 3 месяца после начала терапии.
Какие препараты применяются для ЗГТ биоидентичными гормонами
В настоящее время для ЗГТ в качестве эстрогенного компонента используют пластыри, гели, кольца или вагинальные капсулы с эстрадиолом (17 beta-estradiol) – например Climara, Estradot, Estrogel. В качестве оппонента эстрадиола, с целью предотвращения рака эндометрия (матки), используются капсулы с высокими дозами микронизированного Прогестерона, растворенного в арахисовом масле — Prometrium, Utrogestan, Microgest. Или вагинальные гели с микронизированным прогестероном – Crinon, Prochive.
Существуют также и ректальные препараты, которые сейчас редко используются в связи с определёнными неудобствами.
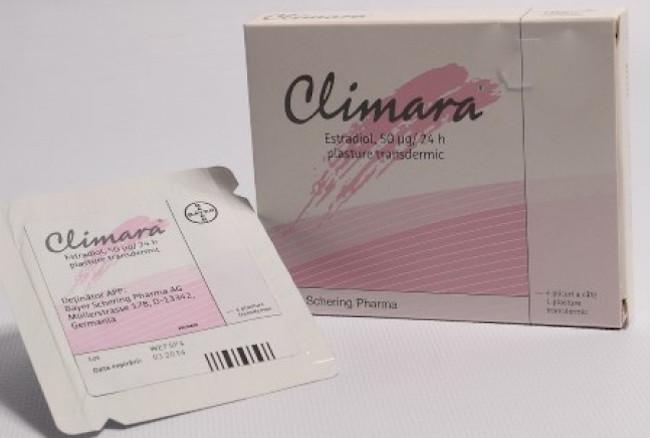
В связи с высокой биодоступностью (лёгкостью проникновения и большим временем жизни молекулы), эстрадиол используется в небольших дозах. Например, используя пластырь Климара, вы будете в среднем получать 0.05 мг (от 0.025 до 0.1 мг) эстрадиола в день. Прогестерон не обладает подобными свойствами. Кроме того, количество прогестерона, равное производимому в организме женщины в молодом возрасте, недостаточно для защиты от рака матки в более зрелом возрасте. Поэтому биоидентичный прогестерон используется для ЗГТ исключительно в микронизированном виде и дозами, во много раз превышающими базовый уровень и практически равным уровням в состоянии беременности (100-400 мг в день).
Такой постоянно высокий уровень прогестерона не является естественным и часто провоцирует состояние сонливости. Фармацевтические компании-производители микронизированного прогестерона предупреждает о возможных осложнениях при вождении машины.
Немного интересных цифр и фактов, чтобы имели представление, какой опыт использования гормонов накопило человечество. Эстрадиол и Прогестерон впервые были изолированы и их структура была определена в 1929-1933 годах. 1941 год – ФДА (агенство, регулирующее медицинские препараты в США) разрешило использовать эстрогены для снятия симптомов менопаузы. 1996 год – после длительного тестирования, для гормональной терапии ФДА был разрешен биоидентичный прогестерон Прометриум. Итого, ЗГТ применяется человеком всего лишь 70 лет. А количество лет существования хомо сапиенс без ЗГТ – около 45 000 лет.
В связи с этим возникает естественный вопрос о том, чем мы рискуем начиная такую терапию? К основным часто упоминающимся рискам ЗГТ можно отнести: возрастающие риски инсультов, риски серьезных тромбов, риски инфарктов, риски рака груди и рака матки
Поэтому, прежде чем начинать прием ЗГТ, надо обязательно обследоваться и согласовать лечение с врачом! Самодеятельность в таком важном и непосредственно затрагивающем здоровье вопросе крайне опасна.
Что делать перед приемом гормональных препаратов
Учитывая противопоказания и вероятные неожиданные проявления, менопаузальная, необходимая для защиты от болезней гормональная терапия назначается лишь по результатам обследования. В него должны входить:
- УЗИ репродуктивных органов;
- Анализ крови на биохимию;
- Исследование на онкоцитологию материала, взятого с шейки матки;
- УЗИ молочных желез и маммография;
- Изучение гормонального статуса с выявлением концентрации ТТГ, ФСГ, эстрадиола, пролактина, глюкозы;
- Анализ на свертываемость крови.
Кроме этих обязательных для всех исследований некоторым целесообразно провести:
- Липидограмму, то есть анализ на холестерин;
- Денситометрию, выявляющую плотность костей.
Виды гиперчувствительности замедленного типа. Их лечение
Данный тип гиперчувствительности подразделяется на контактную, туберкулиновую и гранулематозную, поэтому и лечение должно быть направлено на определённый вид.
- Контактная гиперчувствительность возникает при взаимодействии с химическими веществами (кобальт, никель, древесные смолы, ртуть и др.), лекарствами, ядовитыми растениями. Помимо основного лечения аллергии, дополнительно в лечении контактной гиперчувствительности назначается прекращение взаимодействия с причинами аллергии, терапия, направленная на снятие воспаления, УФ-облучение.
- Туберкулиновая гиперчувствительность имеет отношение к диагностике и вызывается туберкулином или похожими антигенами, поэтому лечения не требует.
- Инфекционная гиперчувствительность замедленного типа возникает при сенсибилизации на микроорганизмы, вызывающие инфекционные заболевания, такие как: туберкулёз, сифилис, бруцеллёз, сибирская язва, гонорея, паразитные инвазии. Лечение инфекционной аллергии сконцентрировано на уничтожении возбудителей заболевания.
- Аллергическая гиперчувствительность к растворимым белкам возникает при ослаблении иммунной системы, при котором организм не принимает белковые соединения, такие как: молоко, рыба, яйца, орехи, бобовые и некоторые белки, содержащиеся в злаковых. Для эффективного лечения из рациона питания исключаются все продукты, вызывающие аллергию.
- Аутоаллергическая гиперчувствительность – это когда на собственные ткани организма вырабатываются чувствительные лимфоциты и собственные антитела, которые и становятся причиной аллергии. Существует два вида аутоаллергической аллергии.
Первый — это когда функция иммунитета не повреждена, но возникает аутоаллерген, который вызывает нарушение иммунитета. Второй – когда иммунитет даёт сбой, не понимая, где свои белки, а где чужие, поэтому он считает, что это аллерген. Лечение проводят симптоматическое и патогенетическое, которое заключается в применении иммунодепрессантов. В основном это кортикостероиды.
Гиперчувствительность при трансплантации – это уничтожение инородного тела, внедрённого в организм. Предотвратить такую аллергию можно правильным подбором донора, а также назначая различные иммунодепрессанты, чтобы угнетать иммунную систему.
Таким образом, реакция гиперчувствительности замедленного типа имеет весомую значимость. В основе механизма реакции гиперчувствительности лежит воспаление, которое помогает купированию инфекции на пострадавших участках и создание здорового иммунитета.