Какого рациона питания придерживаться при ГЭРБ
Содержание:
- Примерное меню при ГЭРБ с эзофагитом
- Недельная диета при недостаточности кардии
- Вопросы и ответы по диета при гэрб с эзофагитом
- Меню при ГЭРБ
- Исключаем из рациона
- Диета при рефлюкс гастрите
- Лечение гастроэзофагеального рефлюкса
- Особенности правильного питания при заболевании
- Лечение
- Основные принципы питания
- Правильная диета при эзофагите что можно есть
- Симптомы гастроэзофагеальной рефлюксной болезни
- Как готовить еду при заболевании ГЭРБ
Примерное меню при ГЭРБ с эзофагитом
Как из минимума возможностей приготовить достойные блюда?
Слово диета обычно ассоциируется с чем-то, резко ограничивающим свободу, поэтому часто сама необходимость такого лечения воспринимается без должного энтузиазма.
На самом деле все выглядит далеко не так ужасно. И в этом на первый взгляд минимуме продуктов можно найти не только полезные, но и любимые.
- Завтрак можно разнообразить запечёнными сырниками или бутербродами с домашним паштетом и винегретом из овощей, молочной кашей с сухофруктами.
- На второй завтрак можно подать некислый йогурт с фруктовым желе из свежих отварных фруктов с зелёным чаем.
- На обед обязательно суп-пюре (можно сливочный) из протёртых овощей на морковном и картофельном отваре с добавлением отварного мяса и приправами из свежей зелени. На второе подойдёт отварной картофель с биточками в молочном соусе и морс из некислых ягод.
- Полдник не должен быть калорийным — подайте яблочно-тыквенный мусс с печеньем и компотом, можно запечь яблоки с творогом и мёдом.
- На ужин приготовьте рыбу, запечённую с морковью и зеленью можно с небольшим количеством риса или лапша с отварным омлетом.
- Второй ужин должен быть не поздним — стакан молока со вчерашним белым хлебом.
Возможно, на первый взгляд, меню кажется слишком пресным, но при желании и умелом приготовлении его тоже можно разнообразить. Выбор продуктов неограничен, их только нужно научиться подавать. Для помощи всегда есть специалисты-диетологи, которые помогут найти даже в таком небольшом количестве полезной еды вкусные и привлекательные для желудка блюда.
Недельная диета при недостаточности кардии

Рефлюкс эзофагит диета, рассчитанная на неделю, может выглядеть следующим образом:
- Завтрак: каша, приготовленная из овсяной крупы с ложечкой молока или ягод по сезону; бутерброд с кусочком сыра (хлеб обязательно подсушенный); чашка некрепкого чая.
- Второй завтрак: нежирный йогурт (кефир или ряженка); сладкий фрукт (банан или груша).
- Обед: картошка с морковкой; отварная куриная грудка; свекольный салат; стакан негорячего молока.
- Полдник: лёгкая запеканка из творога с изюмом.
- Ужин: рубленое мясо в виде котлеты, приготовленной в пароварке; отварная вермишель; свежие овощи.
- Второй ужин: кефир с небольшим добавлением мёда.
- Завтрак: разваренная гречневая каша со сливочным маслом; яйцо всмятку; чашечка чая из ромашки и липы.
- Второй завтрак: запеченное яблоко с творогом и сахаром.
- Обед: овощной ненаваристый суп (картофель, морковь, сельдерей); отварная говядина и тушеные кабачки с морковкой.
- Полдник: галета; овсяный кисель.
- Ужин: рисовая каша с тушеной рыбой в подливе; порция кабачкового салата.
- Второй ужин: стакан тёплого молока с мёдом.
- Завтрак: рисовый пудинг и курага; слабое какао.
- Второй завтрак: бутерброд с листом салата и ломтиком куриной грудки. Мясо должно быть отварено, а хлеб подсушенным.
- Обед: тушеная тефтеля в молочном соусе; пюре из цветной капусты.
- Полдник: овсяное печенье с молочным киселём.
- Ужин: гречневая каша; тушёное мясо; салат из моркови.
- Второй ужин: овсяные хлопья, залитые йогуртом.
- Завтрак: овсяная каша с орехами и мёдом; бутерброд с кусочком несоленого сыра из галеты; травяной чай из мяты или мелисы.
- Второй завтрак: коктейль из молока, мёда и банана.
- Обед: некрепкий куриный бульон с лапшой; морковный салат.
- Полдник: пудинг из творога.
- Ужин: пюре из тыквы; белая нежирная рыба приготовленная в пароварке.
- Второй ужин: нежирный кефир с ягодами.
- Завтрак: омлет из яиц и молока; бутерброд с ломтиком несолёной ветчины; зеленый горошек; чашка зелёного чая.
- Второй завтрак: галета; сельдерейное смузи с морковкой.
- Обед: запечённая картошка; куриные котлеты на пару; легкий салат из отваренной свёклы и плодов чернослива.
- Полдник: печенье Мария; кисель из ягод.
- Ужин: тушеная в сметане печень; брокколи, приготовленного в пароварке.
- Второй ужин: коктейль из творога, нежирного кефира и клубники.
- Завтрак: рисовая каша с изюмом и тыквой; черный некрепкий чай с молоком.
- Второй завтрак: бутерброд с куриным паштетом из подсушенного хлеба.
- Обед: картофельный суп-пюре с петрушкой и фрикадельками; свежие овощи с отварной говядиной.
- Полдник: пюре с сухофруктами.
- Ужин: рисовая каша с отварным куриным мясом; запеченная цветная капуста в заливке из молока и яиц.
- Второй ужин: чашка тёплого молока
- Завтрак: вермишельная запеканка в омлетной заливке; некрепкий чай из трав шиповника и ромашки.
- Второй завтрак: фруктовый салат из сладкого яблока, груши и банана.
- Обед: отваренный картофель с укропом и сливочным соусом; рыбные котлеты (запекать в духовке); салат с зелёными овощами.
- Полдник: фруктовый сок с сухарями.
- Ужин: пшеничная каша; гуляш из мяса курицы в молочном соусе.
- Второй ужин: диетический кефир с зеленью.
Естественно, представленное меню на неделю лишь один из многих вариантов, которые можно составить как с диетологом, так и самостоятельно. Научитесь слушать свой организм и придерживаться тех основных правил, которые гарантируют правильность составления диеты при рефлюкс-эзофагите. И помните, правильная диета и её неукоснительное следование – это большая часть успешного лечения от этого неприятного недуга пищеварительной системы.
Надеемся, что данная статья была вам полезна. Если вы получили интересную и нужную вам информацию, то поделитесь ею с друзьями и родственниками. Не болейте и будьте здоровы!
Вопросы и ответы по диета при гэрб с эзофагитом
2013-12-09 13:16:55
Спрашивает Надежда:
Здравствуйте! Мне 50 лет. Последняя ФГС в марте 2013 г. Поверхностный рефлюкс-эзофагит. Хр. гастродуоденит в ст. умеренного обострения. 3 недели назад обратилась к врачу с жалобами сильной тошноты, головной боли, незначительной отрыжки и вздутия живота. Врач поставила диагноз: хр.гастродуоденит с стадии обострения, ГЭРБ, хр. эзофагит неполная ремиссия, реактивный панкреатит, хр. бескаменный холецистит ремиссия. 2 недели пила фосфалюгеоь по 1х3 раза в день, Омез 20 мг. по 1 таб. утром и вечером, гепабене 1х3 раза. Неделю пила Омез 20 мг. только утром + гепабене. Особых улучшений нет. Лечение продолжаю. Соблюдаю диету. Задаюсь вопросом: действительно ли при таком диагнозе может быть изнурительная тошнота? К тошноте обязательно подключается головная боль. Страдаю этим много лет. Последние 3 года обострения появляются 2 раза в год. Ваше мнение и совет, доктор? Спасибо!
12 декабря 2013 года
Отвечает Венцковская Елена Владимировна:
Врач гастроэнтеролог
Информация о консультанте
Для дообследования я бы Вам посоветовала проконсультироваться у невропалога, исследовать позвоночник. Контролируйте артериальное давление. Гастроэнтеролога посетите, пожалуйста, повторно.
2013-02-22 09:41:11
Спрашивает Степан:
Здравствуйте, гастроэнтеролог поставила диагноз:ГЭРБ, хронический панкреатит (рецидив), катаральный эзофагит, хронический гастродуоденит. Прописала креон 10000, Квамател, контролок, дамелиум. На какую-либо жесткую диету не посадила, сказала только есть поменьше жаренного и ограничить в употреблении алкоголя. Не курящий.
Причиной обращения стала наступившая постоянная тошнота, вздутие в желудке, порой тяжесть. Тяжело стало ездить на любом виде транспорта, очень сильно тошнило – но при выходе из автобуса, машины – происходила глубокая отрыжка, и все снимало как рукой. При этом ни разу не доходило до рвоты. Никаких болей не присутствовало. Анализы все в норме (кал, моча, кровь). Также сдавал анализы на амилазу, диастазу, глюкозу, тироксин, тиреотропный гормон, антитела к тиреоглобулину – все в норме. Проходил узи брюшной полости, все органы в порядке, кроме поджелудочной…Врач проводившая узи нагнала много жути, так как по ее словам у меня очень маленький размер поджелудочной: головка – 1,4см, тело – 1,9см, хвост – 1,2см. Контур: ровный, четкий. Эхогеность: выше эхогености паренхимы печени за счет мелкоточечных гиперэхогеных включений. Эхоструктура: неоднородная. Вирсунгов проток: не визуализируется. ФГДС показало наличие желчи и раздражение двенадцатиперстной кишки. Принимаю лечение, стал чувствовать себя лучше, нет постоянного вздутия и тошноты, намного лучше переношу любого рода поездки. Но очень сильно засели в голове слова врача проводившего УЗИ. Насколько это серьезно? Спасибо.
27 февраля 2013 года
Отвечает Венцковская Елена Владимировна:
Врач гастроэнтеролог
Информация о консультанте
Размеры поджелудочной железы — индивидуальны
Поэтому не стоит на это обращать особое внимание. Наблюдайтесь у Вашего гастроэнтеролога по месту жительства, придерживайтесь правильного питания(для поджелудочной железы — это главное.
Меню при ГЭРБ
Разработать план на неделю можно совместно с диетологом, а также дома, изучив интересные рецепты, описание которых вас заинтересовало. Выглядеть список блюд должен примерно так:
- Завтрак: рисовая каша с медом и сухофруктами. Кружка ромашкового чая с кусочком печенья.
- Поздний завтрак: зеленое яблоко со стаканом киселя.
- Обед: легкий суп с постной курицей и тонкой вермишелью, отварная телятина с картофельным пюре.
- Во время перекуса больной может съесть несколько абрикосов или небольших нектаринов с крепким чаем.
- На ужин можно приготовить тушеного окуня в лимонном соке с приправами, пропаренный рис с морковью и свежий огурец без соли.
- На последний приём пищи можно погрызть небольшое количество миндаля с компотом или киселем.
ГЭРБ несложно вылечить, прибегнув к помощи диеты. Пусть придется следовать строгим и «неприятным» правилам, питаться лишь овощами и кашей. Но можно добавить другие вкусные и полезные продукты. При тщательном соблюдении требований болезнь будет меньше мешать больному, а тело человека станет здоровее без эзофагита.
Исключаем из рациона
 Конечно, каждого больного с ГЭРБ больше всего волнует, какие именно продукты нужно исключить, что можно есть при ГЭРБ, какие продукты нужно специально готовить, время приёма пищи, и возможность полноценно питаться вкусной пищей даже из скудных разрешённых продуктов.
Конечно, каждого больного с ГЭРБ больше всего волнует, какие именно продукты нужно исключить, что можно есть при ГЭРБ, какие продукты нужно специально готовить, время приёма пищи, и возможность полноценно питаться вкусной пищей даже из скудных разрешённых продуктов.
При данной патологии врачи диетологи не рекомендуют употреблять блюда и продукты:
- Все продукты с высокой жирностью и в любом виде: например, масло, сало, майонез, тушёнку, жирные виды мяса, птицу с жирной шкурой.
- Солёную и копчёную рыбу, колбасу, любые консервы.
- Яйца, сваренные вкрутую, или в виде жареной яичницы.
- Все виды бобовых – сами бобы, горох, фасоль.
- «Тяжёлые» каши из кукурузной и перловой круп.
- Грибы в любом виде.
- Кисломолочные продукты: жирную сметану, ряженку. При этом разрешено после основной еды небольшое количество кефира
- Продукты, вызывающие обильное выделение желудочного сока, относятся к списку того, что нельзя есть при ГЭРБ — кетчупы, острые соусы, горчица, пряные травы.
- Все продукты, содержащие экстрактивные составляющие – сыровяленые, копчёные, полукопчёные колбасы, еду быстрого приготовления (например, лапшу, супы и каши с острыми заправками, картофель), вызывающие раздражение слизистой специи.
- Запрещён, конечно, алкоголь при ГЭРБ.
- Максимально исключить сладкое, включая варенье, которое провоцирует приступы рефлюкса, мороженое, торты и пирожные, конфеты, особенно, шоколад.
- Из готовых блюд не рекомендованы к употреблению кислые наваристые супы, борщи, типа солянки, капустного супа и пр. Овощные супы с зажаренными заправками тоже запрещены.
- Абсолютно противопоказаны красные борщи, включая свекольник, кислые щи, супы из всех видов бобовых, грибные супы, как с перловкой, так и с картофелем. Такая еда является очень тяжёлой для пищевода и желудка.
- Не рекомендованы супы и борщи, приготовленные на крепком мясном бульоне, сваренном из косточек.
- Исключается употребление любых зажаренных блюд, а в момент обострения проявлений, приступов – даже запечённой еды.
- Запрещено употребление кислых и экзотических фруктов.
- На всё время лечения запрещены орехи.
- В запрещённые продукты попадают редиска и редька, капуста твёрдых сортов, огурцы, томаты со шкуркой, репа, бананы при ГЭРБ запрещены (могут вызвать изжогу), айва.
- В меню при данной патологии не входят: лук и чеснок в сыром виде, бобовые все, кроме зелёного горошка, и замороженного горошка, спаржи (но без стручковой кожуры).
Данные продукты и блюда требуется максимально исключать при ГЭРБ, так как они существенно снижают функцию нижнего сфинктера пищевода, что препятствует полноценному смыканию этой мышцы после транспортировки пищи в желудок. Кроме того, все эти продукты и блюда раздражают стенки пищевода, что провоцирует воспаление слизистой его стенок. Всё это снижает функционирование всего ЖКТ в период болезни. Поэтому к вопросу, что можно есть при ГЭРБ, нужно относиться очень серьёзно.
Диета при рефлюкс гастрите

Любые проблемы с желудком воспринимаются человеком крайне болезненно. После постановки диагноза, больной еще не имеет четкой картины, от каких продуктов ему придется отказаться и как изменится его рацион. Предстоит пройти путем проб и ошибок, хотя лечащий врач даст все необходимые рекомендации и направит пациента по правильному пути. Но, тем не менее, отказаться от многих привычных блюд трудно и не всегда получается, потом человек с заболеванием желудка расплачивается за это ухудшением общего состояния и болями в животе.
Диета при рефлюкс гастрите не сильно отличается от любой другой, назначенной при заболевании ЖКТ, но имеет некоторые особенности.
Симптомы
Для заболевания характерно изменение слизистого покрова желудка, что ведет к утрате защитной функции. Рефлюкс гастрит – патология, которая развивается под действием частого заброса содержимого двенадцатиперстной кишки. Кислое содержимое очень агрессивно воздействует на слизистую желудка. А происходит все по причине слабости сфинктера кишки и нарушения в работе органов, вырабатывающих желчь.
Периодический заброс такого коктейля, состоящего из желчных кислот и солей, провоцирует развитие рефлюкс гастрита.
К основным признакам болезни следует отнести :
- Снижение массы тела за короткий период.
- Приступы рвоты с примесью желчи.
- Тянущее чувство в желудке, тяжесть, даже при отсутствии пищи в нем.
- Тошнота, горечь во рту.
- Боли в кишечнике, сопровождающиеся вздутием живота.
- Понос, запор.

Обычно у пациентов с рефлюкс гастритом не выражен болевой синдром. Если и появляется боль, то она носит тупой, ноющий характер. Ощущения дискомфорта могут усилиться после еды. Усвоение питательных веществ нарушено, что проявляется появлением трещин на губах, шелушением и сухостью кожи, бледностью и повышенной утомляемостью.
Лечебное питание
При заболевании желудка и органов пищеварения значительное улучшение состояния возможно только при строгом соблюдении диеты. Только правильное питание способно наладить нормальное пищеварение, избавить человека от мучительного, угнетенного состояния и болей, связанных с заболеванием.
Пациенту рекомендуют перейти на пищу, которая максимально бережно будет воздействовать на стенки желудка, быстро усваиваться и эвакуироваться из желудка.
Питание предусматривает частый прием пищи, желательно маленькими порциями, такими, чтобы не отягощать желудок и не нагружать его излишней работой. Но вместе с тем больной не должен испытывать чувство голода, так как это приведет к излишней выработке пищеварительного сока.
Температура блюд должна быть комфортной для желудка, то есть теплой. Не следует пить горячий чай, или поедать охлажденные блюда. Все должно быть в максимально щадящем режиме.
Блюда, рекомендованные к употреблению
Теперь рацион больного будет состоять из вареных блюд, хорошо измельченных и полужидких. Так мы избавляем свой желудок от нагрузки и напряжения для переваривания пищи.
Основу рациона будут составлять :
- Жидкие слизистые супы из круп, молочные и овощные.
- Каши разваренные, жидкие.
- Мясные суфле, отварное мясо, которое хорошо измельчили в блендере.
- Рыба, приготовленная на пару и отварная.
- Овощные пюре.
- Свежее молоко и пресный творог.
- Яичные омлеты и суфле.
- Хлеб подсохший или подсушенный.
- Сливочное и растительное масло в небольших количествах.
- Компот, чай, отвары трав.

Блюда, которые необходимо исключить из питания
Чтобы избежать рецидивов, обострений и ухудшения состояния при заболевании надо исключить из рациона :
- Насыщенные бульоны, сваренные на основе мяса и рыбы.
- Все острое, соленое, копченое, маринованное и приготовленное с большим количеством специй и пряностей.
- Свежий хлеб, сдобные булочки и песочное печенье.
- Кислые фрукты, неспелые и сомнительного качества.
- Овощи, способствующие газообразованию или имеющие грубую, волокнистую структуру.
- Кисломолочные продукты.
- Жирные соусы.
- Кофе, газированные лимонады, алкоголь.
- Мед, варенье.
Примерное меню на один день
Делаем упор на свежеприготовленные продукты.
Завтрак. каша гречневая на молоке с добавлением сливочного масла.
Второй завтрак. хлебные тосты с пресным творогом.
Обед. овощной суп-пюре и мясное суфле.
Полдник. запеченное яблоко, печенье сухое, компот.
Ужин. паровая рыба с картофельным пюре. Травяной чай.
Многие заболевания можно с успехом лечить питанием. Это способствует быстрому восстановлению организма и нормализации самочувствия. При соблюдении диеты и строгом следовании рекомендациям врача можно улучшить состояние здоровья и наладить нормальную работу пищеварения. Питание – основа здоровья при рефлюкс гастрите.
Автор. Светлана Николаевна Голубева, специально для сайта Moizhivot.ru
Лечение гастроэзофагеального рефлюкса
Лечение начинается с общих правил для всех пациентов, страдающих от данного заболевания.
Во-первых, рекомендуется питаться небольшими порциями, но чаще. Это предотвратит переполнение желудка, и его содержимое быстрее будет выводиться в двенадцатиперстную кишку. Дело в том, что переполненный желудок стимулирует образование большего количества желудочного сока.
Во-вторых, не ложитесь в горизонтальное положение после еды. Содержимое желудка увеличивает давление на сфинктер, что оставляет его в открытом состоянии. Поэтому в течение дня ложиться не стоит, а вот ужин должен состояться за минимум 2 часа до сна. Спать следует на высокой подушке, и нельзя спать на животе. Даже во время сна нужно предать организму полусидячее положение, так как давление смещается со сфинктера на брюшную полость. Также нельзя носить одежду, которая жмет в области талии, опять же по причине повышения давления в брюшной полости.
Немедикаментозные терапевтические меры
- нормализация массы тела, соблюдение режима питания (небольшими порциями каждые 3-4 часа, прием пищи не позднее, чем за 3 часа до сна), отказ от продуктов, способствующих расслаблению пищеводного сфинктера (жирная ища, шоколад, специи, кофе, апельсины, томатный сок, лук, мята, алкоголесодержащие напитки), увеличение количества животного белка в рационе, отказ от горячей пищи и алкоголя;
- необходимо избегать тугой одежды, пережимающей туловище;
- рекомендован сон на кровати с приподнятым на 15 сантиметров изголовьем;
- отказ от курения;
- необходимо избегать продолжительной работы в наклонном состоянии, тяжелых физических нагрузок;
- лекарственные средства, негативно влияющие на моторику пищевода (нитраты, антихолинергетики, бета-адреноблокаторы, прогестерон, антидепрессанты, блокаторы кальциевых каналов), а также нестероидные противовоспалительные средства, токсически действующие на слизистую оболочку пищевода, противопоказаны.
Медикаментозное лечение
Медикаментозное лечение гастроэзофагеальной рефлюксной болезни проводит гастроэнтеролог. Терапия занимает от 5 до 8 недель (иногда курс лечения достигает продолжительности до 26 недель), проводится с применением следующих групп препаратов: антациды (маалокс, ренни, фосфалюгель, альмагель, гастал), Н2-гистаминовые блокаторы (ранитидин, фамотидин), ингибиторы протонной помпы, (омепразол, ребепразол, эзомепразол).
В случаях, если консервативная терапия ГЭРБ не дает эффекта (порядка 5-10% случаев), либо при развитии осложнений или диафрагмальной грыжи проводят оперативное лечение.
Хирургическое вмешательство
- эндоскопическая пликация гастроэзофагиального соединения (накладываются швы на кардии),
- радиочастотная абляция пищевода (повреждение мускульного слоя кардии и гастроэзофагеального соединения, с целью рубцевания и уменьшения рефлюкса),
- гастрокардиопексия и лапароскопическая фундопликация по Ниссену.
Особенности правильного питания при заболевании
Основные рекомендации для лечебной диеты
Диета при ГЭРБ с эзофагитом должна быть полноценной и сбалансированной, включающей полный спектр полезных веществ и элементов. Свойства некоторых продуктов и способы их приготовления способствуют повышенному газообразованию, увеличению выработки желчи и секреции желудка (соляной кислоты), раздражению слизистой оболочки пищевода.
Основная цель диеты – исключить эти продукты из рациона и обеспечить максимально щадящий для ЖКТ рацион. Согласно типизации лечебных диет, диета при эзофагите пищевода – это Стол №1. При эрозиях и острых формах заболевания может назначаться более строгий режим питания – Стол №5.
Придерживаемся режима
Питание при рефлюкс эзофагите должно быть дробным в небольших объемах. Количество приемов пищи с привычных трех раз нужно увечить до пяти-шести. Ночные приемы еды свести на нет, и есть последний раз не позднее, чем за два часа до отхода ко сну.
Умеренное количество еды не дает возможности желудку растягиваться и продуцировать повышенную секрецию соляной кислоты для переработки пищи. После приема пищи в течение нескольких часов нельзя ложиться или наклоняться, это способствует рефлюксам.
Правила приема еды
Пищу нужно тщательно пережевывать, есть неторопливо. Это облегчает работу пищеводу и желудку. Большие куски медленнее перевариваются, а значит желудочная кислота вырабатывается в больших количествах. При еде второпях заглатывается лишний воздух, из-за чего может бывать отрыжка, изжога и пр. дискомфорт. Перед едой можно выпить воды или съесть кусочек сырого картофеля. Картофельный крахмал снижает концентрацию желудочного сока.
Способы приготовления и температура блюд
При рефлюкс-эзофагите диета также требует изменений и в кулинарной обработке пищи. Блюда можно готовить на пару, варить, запекать, тушить. Жаренная пища должна полностью исключиться из рациона, поскольку она раздражает и травмирует стенки пищевода, а также дольше переваривается в желудке.
Пищу нужно есть теплую, нейтральной температуры, мелко порезанную или в состоянии пюре. Слишком холодные или горячие блюда стимулируют повышенное продуцирование желудочной кислоты.
Соль и прием жидкости
Диетический рацион при заболевании подразумевает сокращения количества соли и жидкости. Соль способствует разрушению слизистой пищевода, поэтому её количество не должно превышать 10 г. в сутки. Жидкость следует сократить до полутора литров, и не пить сразу после приема пищи.
Алкоголь
Алкоголь очень раздражает слизистую пищевода и провоцирует рефлюксы. Поэтому лучше полностью исключить прием спиртного, а особенно в острых формах патологии. В хронической форме небольшая доза алкоголя в редких случаях может разрешаться, но пить на пустой желудок строго запрещено.
Лечение
Основная стратегия лечения ГЭРБ заключается в предотвращении выброса кислой среды желудка, улучшении скорости очищения (клиренса) пищевода и защите его слизистой оболочки. Помимо приема соответствующих медикаментов, проводится общеукрепляющая терапия, которая в первую очередь подразумевает корректировку массы тела и соблюдение диеты. Необходимо отказаться от употребления продуктов, расслабляющих нижний сфинктер пищевода – лука, томатного сока, цитрусовых фруктов, жирных продуктов, шоколада, кофе, алкогольных напитков. Следует избегать одежды, стягивающей область желудка и кишечника, а спать рекомендуется с приподнятым изголовьем. Обязательное условие лечения ГЭРБ – бросить курить.
Из медикаментозных средств используют антацидные препараты (Гастал, Фосфалюгель, Маалокс), ингибиторы протонной помпы (например, Омепразол), блокаторы Н2-гистаминовых рецепторов (Фамотидин, Ранитидин). При осложнениях ГЭРБ не исключена возможность проведения хирургической операции: гастрокардиопексии, радиочастотной абляции или эндоскопической пликации пищевода.
Основные принципы питания
Немаловажным аспектом при составлении ежедневного рациона при наличии ГЭРБ является и способ приготовления продуктов. Так, например, не следует употреблять пищу, приготовленную при помощи жарки или запекания. Что касается иных принципов здорового питания, то в данном случае можно назвать следующие:
- Прием пищи должен происходить в умиротворенной обстановке, ни в коем случае не следует спешить, хватая на ходу куски, так как это прямой путь к появлению изжоги. Каждый кусочек необходимо тщательно разжевать, а после основного приема еды следует избегать любых физических нагрузок.
- Голодание, равно как и переедание — главная причина развития множества заболеваний органов пищеварения, в том числе и ГЭРБ. Есть лучше несколько раз вдень, не допуская промежутков между приемами пищи более, чем четыре часа.
- Питание должно отличаться многообразием. Однообразная пища не только не способствует лечению, даже если она очень полезна, но и угнетает моральное состояние больного.
- На период лечения следует полностью исключить из рациона острую пищу, всевозможные приправы и специи, а также растения, вызывающие повышенную выработку желудочного сока — это лук, чеснок, а также острый перец.
 Следует отказаться от еды на ночь
Следует отказаться от еды на ночь
- На ночь есть нельзя, так как это провоцирует приступы изжоги в связи с принятием человеком горизонтального положения. Поужинать следует не позднее, чем за пару часов до сна, причем пища должна быть не только легкой, но и хорошо усваиваться организмом.
- Несмотря на указанный выше запрет, в тех случаях, если непосредственно перед отходом ко сну возникает острое чувство голода, допустимо перекусить легким йогуртом, либо выпить какой-либо иной кисломолочный продукт, в котором отсутствуют фруктовые и другие вкусовые добавки.
- Готовить любые продукты рекомендуется исключительно на пару. Такой способ обработки позволяет не только сохранить все вкусовые качества любой пищи, но и содержание в ней витаминов, а также иных микроэлементов.
- После успешного лечения ГЭРБ рекомендуется соблюдать основные рекомендации по приему определенных продуктов. Допустимо расширить ежедневный рацион, однако, некоторую пищу, способствующую проявлению основных симптомов заболевания.
Правильная диета при эзофагите что можно есть
В наше время проблемы с желудочно-кишечным трактом достаточно распространенные. Так, например, каждый третий человек планеты страдает от эзофагита — заболевания, которое затрагивает органы пищеварения, в частности пищевод. Провоцируется оно попаданием в пищевод желудочного сока, который и раздражает слизистую. Это происходит в результате нарушения работы кардиального сфинктера: когда все нормально, он полностью закрыт, а открывается в процессе употребления пищи, воды. При эзофагите необходима диета — она ускорит выздоровление и избавит от таких неприятных симптомов эзофагита, как изжога, икота, боль за грудиной.
Что можно, а что нельзя
Во время лечения эзофагита подходит диета №1 в протертом виде (позволяет максимально снизить нагрузку на пищевод). Рассмотрим ее подробно.
Разрешается употреблять:
- подсушенный хлеб, галетное печенье;
- супы овощные, с протертыми овощами, крупами (рис, гречка), можно супы-пюре из слабого бульона и мяса, ранее отваренного;
- нежирное мясо, можно приготовить на пару, отварить или запечь в духовке, разрешается курица, кроль, индейка, немного телятины и говядины;
- нежирная рыба — это может быть треска, хек, готовится рыба тоже на пару, запекается, варится;
- молоко, нежирный кефир, свежая сметана, протертый творог, из творога запекайте сырники, суфле;
- сваренные всмятку яйца, не более 2-3 в день;
- все каши, кроме перловки, пшенной, кукурузной — варим на воде, молоке, хорошо разваривать или перетирать;
- разрешается картофель, кабачок, морковь, свекла, овощи лучше варить, запекать, протирать;
- сладкие фрукты (банан), отвар из сухофруктов;
- при эзофагите разрешается немного сахара, меда и зефира;
- некрепкий чай, слабое какао, сладкие фруктовые соки, настой шиповника;
- можно кушать сливочное масло, добавлять его в готовые блюда, растительное масло добавляем в процессе приготовления.
Что вызывает раздражение пищевода:
- свежий хлеб и разные сдобные булочки;
- наваристые крепкие бульоны с мяса, рыбы, овощей, грибов, а также борщ и окрошка;
- любое жирное мясо (утка, гусь, свинина);
- консервы, жирная, соленая рыба;
- категорически противопоказана при эзофагите жареная пища;
- никаких жирных молочных продуктов, острых сыров;
- исключить свежую капусту, редьку, соленья и маринады;
- яйца, сжаренные и круто сваренные;
- забудьте о разных копченостях, соленой и острой пище, о хрене и горчице;
- чипсы, снеки;
- не пейте газировку, напитки, исключите кофе, квас и алкоголь;
- куриный, гусиный и другие жиры.
Как выглядит меню на день
Опишем примерное меню диеты при эзофагите. Итак, на первый завтрак едим кашу рисовую, яйцо всмятку и чай с молоком. Далее, через пару часов, можно скушать запеченное яблоко. Чтобы было слаще, добавьте ложечку сахара или меда. Обед сделайте более сытным: суп с овсянкой, паровые фрикадельки, морковное пюре и фруктовый мусс. На полдник подойдут сухарики с отваром шиповника. А на ужин приготовьте запеченную рыбу (предварительно сваренную), яблочно-морковный рулет и чай. На ночь разрешается выпить молока.
Питание необходимо подобрать самостоятельно, исключив все продукты, которые вызывают изжогу. Кушать часто — 5-6 раз — и понемногу. За 2 часа до сна не злоупотребляйте пищей
Важно, после еды не ложиться! Посидите, а лучше походите. Если вы страдаете от болевого синдрома, то попробуйте есть стоя
Можно на ночь заваривать ромашку: 1 ст. ложку цветков на 200-250 мл кипятка. Ромашка — это успокоительное и противовоспалительное средство.
Еще несколько общих рекомендаций при эзофагите. Перестаньте нервничать! Соблюдайте режим работы и отдыха, много спите. Пока вы болеете, не носите обтягивающую одежду, тугие пояса. Они провоцируют увеличение брюшного давления. Итого, придерживайтесь диеты, правильного образа жизни — и в результате все у вас будет хорошо!
Симптомы гастроэзофагеальной рефлюксной болезни
Заболевание имеет яркую клиническую картину. Симптомы патологии могут быть как пищеводными, так и внепищеводными. Недуг характеризуется следующими пищеводными проявлениями.
- Изжогой, чувством жжения и неприятными ощущениями за грудиной. Чаще всего возрастание интенсивности изжоги отмечается в положении лежа, при наклоне вперед, после активных физических нагрузок.
- Болезненностью за грудиной. Боли возникают, как правило, после употребления слишком холодной, горячей или кислой пищи. Отмечается также распространение болевых ощущений в верхние конечности, шею. Проходит боль после приема препаратов, способствующих снижению кислотности желудочного сока.
- Кислым привкусом в ротовой полости.
- Дисфагией.
- Отрыжкой горьким или кислым.
Поражение зубов, развитие кариеса, возникновение воспалительных процессов в придаточных пазухах носа (синуситов), в глотке (фарингита), в гортани (ларингита) — все эти проявления относят к внепищеводным.
Помимо этого ГЭРБ пищевода может протекать по типу:
- мерцательной аритмии – характеризуется болезненными и дискомфортными ощущениями за грудиной, одышкой, после применения антиаритмических препаратов боль, как правило, не уменьшается;
- ишемической болезни сердца – характеризуется появлением болезненности за грудиной слева, не стихающей после применения нитратов;
- бронхиальной астмы — характеризуется одышкой, кашлем, удушьем, ощущением нехватки воздуха.
ГЭРБ с эзофагитом. Развивается воспалительный процесс в слизистой пищевода, как правило, из-за: наличия опухолей или грыжи пищеводного отверстия диафрагмы, отсутствия очистки пищевода, врожденных пороков в развитии кардиального клапана, применения бета-блокаторов, теофиллина, антихолинергических средств, прогестерона. Для терапии ГЭРБ с эзофагитом назначают применение антацидов, прокинетиков, протекторов слизистой оболочки.
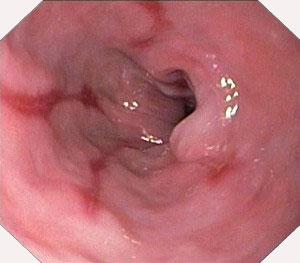
Степени заболевания
Согласно общепринятой классификации ГЭРБ имеет пять степеней.
- Нулевая характеризуется появлением рефлюкса, при котором не отмечается развитие воспалительного процесса в пищеводе (эзофагит).
- Что относительно первой степени, то она сопровождается появлением отдельных не сливающихся эрозий пищевода и эритемы (выраженного покраснения, обусловленного расширением капилляров) в его дистальном отделе.
- Вторая степень характеризуется сливанием эрозий, не покрывающих на данном этапе всю слизистую.
- Третью степень диагностируют при обнаружении сливающихся язв на всей нижней поверхности слизистой пищевода.
- Что касается четвертой степени, то на данном этапе отмечается развитие хронической язвы, стеноза или пищевода Баррета.
ГЭРБ у детей
Предположение, что рефлюксная болезнь может развиться только у взрослого человека, ошибочно. Причин возникновения патологии у детей немало. Развиться заболевание может вследствие:
- генетической предрасположенности;
- ведения мамой во время беременности или кормления грудью неправильного образа жизни: употребления спиртных напитков, курения, нарушения режима кормления;
- ожирения;
- неправильного питания: злоупотребления чипсами, газировкой, сладостями;
- запоров.

Симптоматика патологии у детей развивается постепенно. Недуг характеризуется: частыми срыгиваниями (у новорожденных), плачем после приема пищи, отрыжкой воздухом, ночным кашлем, хрипами.
У деток постарше отмечается потеря аппетита, появление болезненных ощущений после еды, слабости, головокружения. Ребенок становится нервным, агрессивным, беспокойным. Из-за отказа от еды наблюдается потеря массы тела, из-за чего дети часто падают в обморок. Помимо этого отмечается появление тошноты, рвоты, икоты.
Выявить данную патологию сложно. Поэтому родителям стоит быть максимально внимательными к малышам. Сами дети вряд ли признаются, что у них что-то болит.
Диагностика
С целью выявления патологии помимо опроса и осмотра пациента назначается проведение лабораторных и инструментальных исследований:
- забора крови для общего и биохимического исследования;
- копрограммы;
- пищеводной манометрии;
- измерения кислотности;
- эзофагогастродуоденоскопии;
- рентгенографического исследования с применением бариевой взвеси;
- провокационной пробы;
- ультразвукового исследования органов брюшины;
- компьютерной томографии;
- магнитно-резонансной томографии.
Как готовить еду при заболевании ГЭРБ
Какие-либо определенные рецепты, допустимые для использования при ГЭРБ, отсутствуют. В то же время, больным необходимо помнить, что существуют определенные нормы в плане приготовления пищи. Наиболее полезными окажутся такие блюда, которые были приготовлены на пару, отварены или протушены. В том случае, когда состояние находится на стадии обострения, настоятельно рекомендуется употреблять все компоненты в заранее перетертом виде.
Кроме того, на этапе ремиссии более чем допустимо использование запеченных блюд. В том случае, если существует возможность нормально пережевывать пищу, разрешается употребление неперетертых блюд
Важно также, чтобы температурные показатели находились в определенных пределах от 40 до 50 градусов






