СЛОНСимптом барабанных палочек и часовых стекол
Содержание:
Консервативное лечение бронхоэктатической болезни
Паллиативное лечение бронхоэктатической болезни играет важную роль в поддержании общего состояния больного и предупреждении прогрессирования процесса. Добиться излечения больного с помощью этих мер нельзя из-за анатомической необратимости изменений в легком. Однако в ряде случаев применение консервативных методов приводит к длительному и стойкому клиническому улучшению в течении заболевания, которое ошибочно может быть принято за выздоровление.
Консервативные методы играют важную роль в подготовке больного к операции, а также, что не менее существенно, в закреплении результатов оперативного вмешательства в послеоперационном периоде.
Основой консервативной терапии больных бронхоэктазией является общеукрепляющее лечение и поддержание благоприятных гигиенических условий.
Чрезвычайно важной и нередко недооценивающейся составной частью общего лечения бронхоэктатической болезни является оздоровление верхних дыхательных путей: удаление полипов «носовых ходов, увеличенных миндаликов, лечение хронических синуситов, которые очень часто сопутствуют бронхоэктазии. Эти заболевания верхних дыхательных путей способствуют возникновению воспалительных вспышек в легком и поддерживают их
Большинство симптомов бронхоэктазий связано с проявлениями инфекции. Поэтому основная цель паллиативного лечения — предупредить или устранить очередную вспышку воспалительного процесса в легком. Вторая существенная задача лечения бронхоэктазий заключается в уменьшении количества мокроты, выделяемой больным.
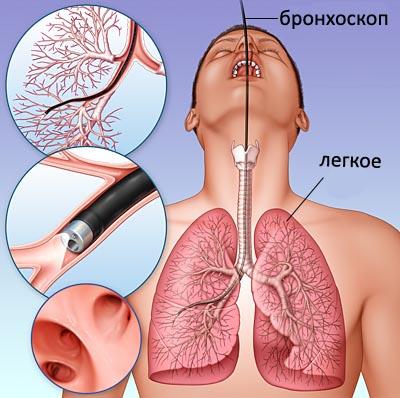
Особенно эффективно при лечении бронхоэктатической болезни систематическое применение позиционного дренажа, периодическое лечение сульфаниламидами и антибиотиками, особенно интратрахеальное введение последних, а также климатотерапия. В последнее время вновь стал пропагандироваться метод лечения бронхоэктазий дренажем их через бронхоскоп, при этом одновременно производится промывание бронхов и введение антибиотиков.
Позиционный дренаж может принести реальные результаты только при систематическом и достаточно длительном применении. Такой дренаж, создаваемый определенным положением тела, рекомендуется проводить не только в условиях лечебного учреждения, но и дома. Прибегать к нему следует 2—3 раза в день, увеличивая по возможности сроки его проведения с 10—15 до 25—30 минут. Вечерний сеанс позиционного дренажа обеспечивает многим больным спокойный, без кашля, ночной сон. Эффективность лечения определяется по уменьшению суточного количества мокроты.
Интратрахеальное введение антибиотиков является наиболее действенным средством лечения обострений бронхоэктатической болезни. Вводят антибиотик с помощью гортанного шприца или катетера. Можно рекомендовать курс лечения, состоящий из 4—8 интратрахеальных вливаний, производимых ежедневно или через день. Заслуживает широкого применения ингаляция аэрозоля антибиотика. Эффективным оказывается у части больных и внутримышечное введение.
Нарастающая из года в год устойчивость возбудителей инфекции к широко применяемым антибиотикам заставляет все более сдержанно относиться к назначению повторных курсов лечения этими препаратами. Крайне желательно в связи с этим предварительное исследование чувствительности микрофлоры мокроты к различным антибиотикам.
Заслуживают внимания положительные отзывы некоторых авторов об интратрахеальном введении при лечении бронхоэктатической болезни протеолитических ферментов. Последние способствуют быстрому очищению бронхиального дерева от вязкой мокроты и заметно увеличивают эффективность применения антибиотиков. С этой же целью может быть рекомендовано старое полузабытое средство — назначение йодистых препаратов.
При большом количестве мокроты быстрое и подчас разительное улучшение достигается сухоядением. Количество выпиваемой при этом за сутки жидкости необходимо уменьшать до 0,5 л.
Наиболее благоприятен для больных с бронхоэктазией теплый и сухой климат степных районов. Хорошо сказывается на них и пребывание вблизи моря летом, а также поездка в сухую местность с хвойными лесами.
Заболевания дыхательной системы у кошек
Все заболевания верхних дыхательных путей делятся на болезни верхнего, нижнего отделов и грудной полости.
К органам дыхания относится ротоглотка, трахея, бронхи, легкие, плевра и диафрагма.
Заболевания верхних дыхательных путей чаще всего связано с аномалиями развития полости ротоглотки, дефекты развития черепа у различных пород, травмы, новообразования и инфекции.
Для нижних дыхательных путей характерно вирусное или бактериальное поражение. Еще одной причиной возникновения расстройств дыхания может служить попадание инородных тел, кисты и опухоли, а также отравление газами.
Для заболеваний грудной клетки возникают как осложнения воспалительных заболеваний легких, травматическое повреждение и аномалии развития.
Все симптомы расстройств дыхательной системы можно разделить по отделам:
- Поражение верхних дыхательных путей – слизистые выделения из носа, часто слезотечение и поражение глаз, затруднение дыхания, храп.
- Поражение нижних дыхательных путей – одышка, кашель, учащение дыхание, возможно повышение температуры, хрипы.
- Заболевания грудной клетки – к ним относятся плевриты, гидро и пневмотораксы, а также диафрагмальные грыжи. Все они сопровождаются развитием дыхательной недостаточности, появлением одышки. Дыхание становится учащенным и поверхностным. Часто наблюдается принятие вынужденных поз – обычно голова выдвинута вперед, передние лапы широко расставлены. Кашель не наблюдается, возможно посинение слизистых.
Первая помощь при остановке дыхания
Многие заболевания дыхательной системы могут приводить к остановке дыхания. Одним из первых признаков кислородной недостаточности является синюшный оттенок десен
Очень важно правильно оказать первую помощь в этом случае, чтобы сохранить жизнь вашему питомцу
В первую очередь очистите ротовую и носовую полость о слизи, также стоит проверить наличие так инородных тел.
Дальше стоит провести манипуляцию по искусственному дыханию, которую следует повторять до восстановления дыхательных движений:
- Положение кошки должно быть строго прямое – нужно зафиксировать голову на уровне позвоночника.
- Закройте рот животного.
- После глубокого вдоха выдыхаем кошке в нос, это можно делать через платок, обхватывая нос губами, или через ладонь, которую стоит свернуть трубочкой.
- Вдыхать необходимо около 20 раз в минуту. Для контроля наполнения легких положите одну руку на грудную клетку – она должна невысоко вздыматься. В этом деле главное не переусердствовать, так как объем легких кошки значительно меньше объема человека.
- Обязательно через каждые 20 секунд проверять наличие пульса. При остановке сердца следует начинать непрямой массаж параллельно с искусственным дыханием.
Профилактика
Защитите свою кошку от переохлаждений, ее спальное место должно быть в тепле и без сквозняков. Обеспечьте регулярное проветривание помещение и его влажную уборку. Обязательно учитывайте породу и условия ее содержания.
Рекомендуется принимать меры по укреплению иммунитета, особенно в холодное время годы – питание должно быть полноценным, желательно проводить курсы приема витаминно-минеральных комплексов, возможно применение иммуноглобулинов, лизоцина, гидролизина и иммуномодуляторов.
Обязательно проведение прививок от инфекционных заболеваний, особенно это касается котят.
Заболевания дыхательной системы необходимо лечить только под контролем ветеринарного врача.
| Видео (кликните для воспроизведения). |
Регулярный осмотр помогает своевременно выявить недуг и своевременно приступить к лечению.
Источники
-
Орлов, Ф.М. Краткий ветеринарный словарь клинических терминов / Ф.М. Орлов. — М.: Книга по Требованию, 2012. — 316 c.
-
Н.Н., Каверин und М.И. Рецкий Антиоксидантный статус и колостральный иммунитет новорождённых телят / Н.Н. Каверин und М.И. Рецкий. — М.: LAP Lambert Academic Publishing, 2011. — 172 c.
-
Беллвуд, Б. Лабораторные процедуры. Техника проведения тестов и анализов. Цветной атлас / Б. Беллвуд, М. Андрасик-Каттон. — М.: Аквариум, 2016. — 100 c.
Диагностирование
Для того, чтобы правильно определить наличие симптома барабанных палочек, необходимо обратиться к квалифицированному специалисту и пройти ряд исследований. Наличие данных критерий поможет установить диагноз:
- При прощупывании ощущается повышенная упругость ногтя. Нажав кожу вокруг, а затем, отпустив, возникает пружинящий эффект.
- Угол Ловибонда полностью не виден. Это можно проверить при помощи карандаша. Прикладывать по длине пальца, если просвет не виден, это и будет симптомом патологии на фалангах.
- Чрезмерное соотношение всей толщины дистальной фаланги кутикулы и сустава между фалангами. Если у человека есть синдром барабанных палочек, то соотношение будет выше обычной нормы, которая равна 0,895.
Проводя диагностику на выявление данной патологии, необходимо определить и саму причину появления болезни с помощью таких процедур:
- Обычный анализ мочи, крови.
- Изучение истории болезни.
- Ряд ультразвуковых исследований: сердце, печень, легкие.
- Рентгеновские снимки грудной клетки.
- Проверить, как функционирует внешнее дыхание.
- Установить состав газа в крови.
Вопросы и ответы
Вопрос:
Здравствуйте, У меня с 12 лет бронхоэктатическая болезнь (небольшие мешки в бронхах) и количество мокроты около 15 мл. в сутки. Во время обострений я ранее применял антибиотики которые назначал врач и эффект был. Иногда был эффект при принятии только иммуномодуляторов, но последнее время от антибиотиков эффекта было мало и мокрота осталась слизисто-гнойного цвета. Я попробовал ингаляции мирамистином, т.к. прочитал что это очень сильный антисептик, но эффекта было нуль от него. Соответственно такой вопрос: стоит ли применять антибиотики ввиде таблеток или уколов, если даже антисептик мирамистин не помог? И возможно ли что данная мокрота не является следствием инфекции, т.к. 2 раза сдавал на посев и ничего не высеивалось, хоть цвет определенно желто-зеленый? Флюрограмма у меня в норме.
Ответ:
В зависимости от целей которые вы ставите перед собой и врачами. Ингаляции при бронхоэктазах бессмысленны и неэффектины. Единственно разумное это качественные санационные бронхоскопии, с предварительным бак посевом мокроты и подбором абиотика.
Вопрос:
Здравствуйте, у меня бронхоэктатическая болезнь с 16 лет. В этом же возрасте была прооперирована, лет 10 жила прекрасно, после бронхоэктазы появились и на другом легком. Все бы ничего, но периодически (1-2 раза в год) у меня бывает выделение мокроты с сгустками крови. Я очень бурно реагирую на это — у меня 100% стресс. У врача наблюдаюсь в том числе и фтизиатра побывала. Регулярно делаю флю и рентген. Я хочу понимать как мне вести себя в таких случаях, какие лекарства принимаются при такого рода кровохарканьях и вообще есть ли спасение от этого. Я веду правильный образ жизни, очень трепетно отношусь к своему здоровью, а каждый раз для меня это шок.
Ответ:
Повторяющиеся выделения мокроты со сгустками крови требуют обязательного дообследования и решения вопроса о необходимости оперативного лечения. Из вашего письма не ясен объем ранее проведенной операции. Необходимо обязательно выполнить компьютерную томографию грудной клетки и фибробронхоскопию для уточнения локализации бронхоэктазов. В случае ограниченного поражения целесообразно оперативное лечение – по этому вопросу необходимо проконсультироваться с торокальным хирургом. Для лечения подобных ситуаций применяют гемастатическую (кровоостанавливающую) терапию, которую может назначить только врач.
Вопрос:
Здравствуйте! Меня зовут Айжан, мне 25 лет. С самого рождения болею этой болезнью. Была на инвалидности. Но как перешла на взрослую сразу же сняли ее. Ну не в этом суть! Болезнь моя осталась при мне. Постоянный кашель с мокротой и заложенность носа. Делала КТ грудной клетки. Заключение: КТ- данные за бронхоэктатическую болезнь. Множественные Цилиндрические бронхо-, бронхиолоэктазы. Признаки облитерирующего бронхиолита. Фиброзно-рубцовая стриктура бронха нижнего язычкового сегмента верхней доли левого легкого. Может мой вопрос и правда глупый. Но все же я его задам. Излечима ли эта болезнь? Я прохожу обычно лечение в Астрахани в пульмонологическом отделении. Врачи конечно хорошие и внимательные. Хотелось бы попасть на прием к Вам. Возможно ли это?
Ответ:
Доброго дня! Бронхоэктактическая болезнь неизлечима. Но если правильно составить алгоритм лечения и профилактики, можно существенно снизить частоту обострений и улучшить качество жизни. Кроме этого необходимо оценить перспективы оперативного вмешательства. Важная роль отводиться курортам специализирующихся на бронхолегочной патологии. На консультацию легко можете записаться и приехать.
Симптомы:
- Зловонное дыхание
- Хрипы в груди
- Влажные средне- и крупнопузырчатые хрипы
- Сухие хрипы
- Пальцы в виде барабанных палочек
- Кашель
- Хронический кашель в осенне-зимний период
- Хронический кашель
- Диспное (одышка)
- Кровохарканье
- Мокрота
- Мокрота гнойная
- Повторяющиеся ОРЗ
- Коробочный перкуторный звук
- Сильный кашель по утрам
- Слабость, изнеможение
- Сниженная резистентность к инфекциям
- Недомогание
- Потеря веса
Статьи:
- Рак горла
- Грипп
Эмфизема легких
Эмфизема
– это болезнь, характеризующаяся
повышенным содержанием воздуха в легких
и увеличением их размеров.
Классификация:
-
хроническая
диффузная обструктивная эмфизема, -
хроническая
очаговая эмфизема, -
первичная
(идиопатическая) эмфизема, -
викарная
(компенсаторная) эмфизема, -
старческая
эмфизема, -
межуточная
эмфизема.
Хроническая
диффузная обструктивная эмфизема
– самая частый вид эмфиземы, который
развивается на фоне хронического
бронхита и пневмосклероза.
Патогенез:
при хроническом воспалении разрушаются
эластические и коллагеновые волокна,
а в просвете бронхов накапливается
слизь. При вдохе воздух проходит через
слизистую пробку, при выдохе – слизь
закрывает просвет бронхов. При этом
воздух накапливается в альвеолах,
просвет их расширяется.
Патологическая
анатомия.
Макро-
легкие увеличены, бледные, мягкие.
Грудная клетка бочкообразная, верхушки
легких выступают над ключицами. Микро—
расширение просвета бронхиол и альвеол,
уменьшение площади газообмена, развитие
альвеолярно-капиллярного блока, что
ведет к гипоксии и склерозу. Повышается
давление в малом круге кровообращения
(легочная гипертензия), что ведет к
нагрузке на правое сердце («легочное
сердце»).
Исход
– развитие
ХЛСН.
Хроническая
очаговая эмфизема
– этот вид эмфиземы развивается вокруг
старых очагов туберкулеза, рубцов после
инфарктов. При образовании нескольких
пузырей говорят о буллезной эмфиземе.
Очаговая эмфизема не ведет к гипертензии
малого круга.
Первичная
эмфизема
– этиология не известна.
Старческая
эмфизема–
связана с возрастными изменениями в
соединительной ткани легких.
ХРОНИЧЕСКАЯ
НЕСПЕЦИФИЧЕСКАЯ ПНЕВМОНИЯ
Хроническая
неспецифическая пневмония – хронический
периодически обостряющийся воспалительный
процесс в легких с многообразными
клиническими и морфологическими
проявлениями, с длительностью более 6
недель и рецидивами на протяжении 2 лет.
Патогенез:
пневмониогенный механизм.
Патологическая
анатомия.
Макро-
легкое имеет пестрый вид за счет
различных изменений – очаги карнификации,
хронические абсцессы, склероз сосудов
и бронхов. У больных возникают частые
обострения, при которых появляются
свежие очаги пневмонии. Выделяют
облигатные и факультативные признаки.
Облигатные
признаки:
-
очаговое
воспаление, -
хронический
регионарный бронхит, -
очаговый
пневмосклероз, -
ателектаз
– у детей.
Факультативные
признаки:
-
бронхоэктазы,
-
для
взрослых ателектазы, -
эмфизема,
-
плеврит,
-
плевросклероз,
-
абсцессы
хронические и острые
Осложнения:
легочная гипертензия и ХЛСН, эмпиема
плевры, легочное кровотечение, вторичный
амилоидоз и хроническая почечная
недостаточность.
Лечение
Для лечения назначают:
Лечение больных бронхоэктазами комплексное, с использованием терапевтических, бронхоскопических, а при необходимости — хирургических методов.
Показаниями к госпитализации в терапевтическое или специализированное пульмонологическое отделение являются обострение гнойного процесса, тяжелое общее состояние больного. При легочном кровотечении больного необходимо срочно госпитализировать в специализированное хирургическое отделение. В эти же отделения в плановом порядке направляют больных, которым показано хирургическое лечение бронхоэктазов.
Консервативное лечение состоит главным образом в профилактике инфекции и ликвидации ее вспышек
Для этого важно обеспечить хорошее опорожнение бронхиального дерева от патологического содержимого с помощью дыхательных упражнений, перкуссионного и вибрационного массажа и постурального (позиционного) дренажа. Постуральный дренаж проводят путем придания телу больного положения, при котором под действием сипы тяжести облегчается отхождение и откашливание содержимого расширенных бронхов
Например, при бронхоэктазах в нижней доле правого легкого больного укладывают на левый бок, ножной конец кровати приподнимают. С целью разжижения густой и вязкой мокроты назначают препараты йода, ацетилцистеиновую кислоту, ингаляции щелочных и протеолитических средств. Для борьбы с инфекцией применяют антибиотики широкого спектра действия (ампициллин, тетрациклин) и сульфаниламидные препараты (бисептол); оптимально определение чувствительности к ним микрофлоры. Наиболее эффективно направленное введение антибиотиков в пораженные бронхи по проведенному через нос катетеру (положение катетера в случае необходимости контролируют с помощью рентгеноскопии).
Большое значение имеет санация бронхов при бронхоскопии: из бронхов отсасывают патологическое содержимое, затем промывают их теплым раствором антисептиков и антибиотиков. Выраженный положительный эффект этого лечения обычно бывает временным.
Радикальное лечение бронхоэктазов возможно только оперативным путем. К оперативному вмешательству обычно прибегают в тех случаях, когда неэффективна консервативная терапия, или при развитии легочного кровотечения. Противопоказаниями к нему являются обширные двусторонние бронхоэктазы, легочно-сердечная недостаточность, амилоидоз внутренних органов. Типичные операции при бронхоэктазах заключаются в удалении пораженных сегментов, долей (иногда всего легкого). При двусторонних поражениях операция может быть произведена сначала на одном, затем на другом легком с интервалом в несколько недель или месяцев. В некоторых случаях при бронхоэктазах проводят паллиативные операции, заключающиеся в удалении только наиболее пораженных участков легкого. До операции у больных с признаками обострения гнойного процесса и выделяющих большое количество мокроты необходима предоперационная подготовка с использованием терапевтических и бронхоскопических методов.
Бронхоэктатическая болезнь легких лечение народными средствами
Бронхоэктатическая болезнь – это заболевание, которое приводит к расширению бронхов необратимого характера и выражается выделением гнойной мокроты и хроническими инфекциями.
В результате бронхоэктатической болезни на легочной ткани появляются анатомические изменения, избавиться от которых можно исключительно оперативным путем.
Проявления бронхоэктатической болезни: кашель и откашливание большого объема мокроты, особенно при смене положения тела и утром. Количество выделяемой мокроты может колебаться от 20 до 100 мл в сутки, а иногда и более. Довольно часто мокрота имеет неприятный запах.
Клинические симптомы бронхоэктатического заболевания зависят от того, насколько развилось вторичное бронхиальное воспаление бронхов. У бронхов может значительно снизиться процесс самоочищения, если буде расширен просвет бронхов. При расширении бронхов воспаление не возникает, хотя бывают спорадические случаи кровохарканья. Клиника при бронхоэктатической болезни, усложненной воспалением, будет сопровождаться выделением гнойной мокроты в большом количестве. При бронхоэктатической болезни мокрота состоит из трех слоев, где верхний составляет слизь, средний – гной, нижний – пробки тугой и густой мокроты. Основная часть мокроты отходит утром, когда больной подвигался или сменил положение тела. При лихорадочных состояниях мокрота может выделяться в большем количестве и приводить к ухудшению газообмена в легочной ткани. При дальнейшем распространении процесса может развиться пневмония. Высокую температуру можно лечить при помощи Пиросана, употребляя его по 1 ст.л. на стакан кипятка 3-4 раза на день.
Лечение бронхоэктатической болезни народными средствами
В тяжелых случаях бронхоэктазию лечат хирургическим путем, делая резекцию легкого. Если же такое лечение противопоказано больному, тогда используют только консервативную терапию (антибиотики и средства, очищающие бронхиальное дерево). Очищают бронхи бронхоскопией, отхаркивающими препаратами и кинезитерапией.
Фитотерапия при бронхоэктазии применяется как вспомогательный метод, хотя в период затухания воспалительного процесса и при небольшом количестве густой мокроты рекомендуется применять настои Пектосан (Pektosan) и Неопектосан (Neopektosan), которые помогают отхаркивать выделяемый секрет с бронхов.
При бронхоэктатической болезни эффективны ингаляции с использованием эфирных масел мяты, зверобоя, кедра, пихты и аниса. Они помогают организму быстрее избавиться от мокроты и обладают хорошим противомикробным действием.
При бронхоэктатической болезни рекомендуется не реже 3-4 раз в год принимать в течение месяца витамины. Лучше всего подойдут триовит, дуовит, компливит, поливит и другие поливитамины.
Хорошо помогает в такой ситуации свежий чеснок, который входит в состав таких препаратов, как Алиофил (Alliofil) и Аллиостабил (Alliostabil). Чеснок содержит в себе бактериостатические вещества, которые способны выделятся через легкие и тем самым обеззараживать бронхи. Похожим действием обладают некоторые эфирные масла – сосновое, эвкалиптовое, мятное, – которые при ингаляции также действуют обеззараживающее
Из фитотерапевтических средств рекомендуем принимать настойку эвкалипта по 25-30 капель перед едой 3-4 раза в день + сбор: корни девясила, плоды аниса, сосновые почки, цветки календулы, листья шалфея, листья мать-и-мачехи, трава зверобоя, листья подорожника, трава мяты, листья эвкалипта по 1 столовой ложке. Залить 200 мл кипятка, подогреть на водяной бане (не доводя до кипения) в течение 15 мин, охладить, процедить (сырье отжать), добавить еще 200 мл кипятка. Принимать по 1/3 стакана 3-4 раза в день после еды. Пить в течение месяца. Сделать перерыв 10-15 дней. Затем пропить следующий сбор: корень алтея — 2 ст ложки, корень солодки — 2 ст ложки, плоды фенхеля — 1 ст ложка. Приготовить так же, как и предыдущий сбор. Пить в течение месяца. Сделать перерыв 10-15 дней. Вернуться к приему сбора №1.
Теги: бронхоэктатическая болезнь, бронхоэктатическая болезнь лечение.
Какие народные средства облегчат бронхоэктазы
Как сопутствующую к основному лечению помощь, можно рассматривать народные средства.
Барсучий жир
Есть 2 варианта приема барсучьего жира.
- Столовую ложку жира размешивают в стакане сильно горячего молока и сразу выпивают.
- Засыпают жир на ложке большим количеством сахара, пьют и запивают горячим молоком.
Главное – принимать жир курсами не более чем 30 дней, и возобновлять прием не раньше, чем через месяц (жир тяжел для печени, и требуется время для ее восстановления), но очень полезен при лечении бронхов как одно из самых эффективных народных средств.
Лечение соками растений
Свежий сок черной редьки нужно принимать по 2 десертные ложки в день 2 раза – непосредственно перед завтраком и перед сном. В сок можно добавлять мед, обязательно предварительно прокипяченный.
Сок подорожника. Развести сок подорожника с медом в точной пропорции 2 к 1 и принимать по ложке до еды при застарелом кашле. но не более 6 раз в день.
Лекарственные отвары
 Отвар исландского лишайника. Необходимо пить на ночь мелкими глоточками очень горячий настой вместо обычного чая.
Отвар исландского лишайника. Необходимо пить на ночь мелкими глоточками очень горячий настой вместо обычного чая.
Отвар, помогающий при кровохаркании: приготовить сбор из трав тысячелистника, спорыша, крапивы и пастушьей сумки в равной пропорции. Из сбора готовить отвар классическим способом (ложка сбора на стакан кипятка), настаивать час и принимать до еды по 4 больших глотка в теплом виде.
Отвар из корней окопника: измельчить в порошок корни окопника, сделать настой классическим способом, поместить в термос на 6 часов. Далее отвар можно процедить и пить по 3 глотка перед каждым приемом пищи.
Прополис
Сливочное масло с прополисом. Растопить 1 кг масла и дать остыть до 80С, добавить в него 150 гр. растертого в порошок прополиса, и, мешая 20 минут, поддерживать температуру нагрева. Далее смесь процедить и поместить в темное прохладное место. Принимать по столовой ложке за час — полтора до еды 3 раза в день в течение двух месяцев при лечении обструктивного бронхита и бронхоэктазии.
Ингаляции, облегчающие бронхоэктазы
- Ингаляции чесночно-луковые. Натереть на терке лук, а затем чеснок (требуется по чайной ложке и чесночного, и лукового сока), разбавить кипяченой водой (обязательно теплой), чуть больше половины стакана. Этим раствором делать ингаляции 3 раза в день. Всего должно быть 20 сеансов.
- Ингаляции травяные. Смешать по 1 мл масла эвкалипта, настоек женьшеня, эхинацеи и элеутерококка. Ингаляцию делать 5 минут 2 раза в день. Курс лечения – 20 раз.
- Ингаляции из скипидара (лиственницы сибирской). Такие ингаляции применяют как дезодорирующее и противомикробное средство, но следует помнить, что скипидар действует раздражающе на почки и мочевую систему.
Устранение неприятных симптомов
Против потливости при бронхоэктазии: 5 штук больших грецких орехов (можно всять пекан) измельчить в ступке до порошка (и ядра, и скорлупу), добавить 3 ложки корней и листьев крапивы и 2 ложки зерен овса (их также предварительно измельчить). Весь состав залить горячей водой (полтора литра) и кипятить 15 минут на слабом огне. Далее в горячий отвар добавить 5 с горкой ложек сбора из исландского мха, лабазница, тутовника, руты полевой и почек сосны. Еще кипятить 10 минут. Остудить, а после того, как отвар остынет, процедить. Принимать утром сразу после пробуждения и вечером перед сном в теплом виде по половине стакана.
Для устранения неприятного запаха мокроты: делают настойку из травяного сбора из почек тополя, осины и березы в пропорции на 1 грамм сбора 5 грамм водки. Настаивают 7 дней, а затем заправляют в ингалятор 15 мл вытяжки. Необходимо 15 сеансов ингаляции по 5 минут.
Как приготовить Пропобесан
При обильной гнойной мокроте показан пропобесан. Изготавливают отдельно настойки: 20-ти процентные:
- из почек черного тополя,
- из почек березы,
- из корней лапчатки прямостоячей,
- из корней кровохлебки на водке
- и 20-ти процентную настойку из прополиса на спирту (96 %).
100 гр. настойки прополиса перемешивают с полулитром подсолнечного масла и добавляют по 100 мл настойки каждого из перечисленных растений. Через сутки настаивания пропобесан готов, и его можно больному принимать по 2 ложки перед сном в течение 14-ти дней. Очень эффективное народное средство при бронхоэтазии, предложенное народным целителем Е.С.Товстухой (Украина).
При бронхоэктазии наблюдается слабость, недомогание, отсутствие аппетита, снижается работоспособность
Крайне важно поэтому соблюдать режим питания и диету. В рацион больного бронхоэктатической болезни должны ежедневно входить мясные продукты, рыба и морепродукты, овощи, молочные и кисломолочные продукты, фрукты
При соблюдении диеты, применении народных методов и рекомендаций врача, повысится иммунитет. и организм сможет интенсивней бороться с заболеванием.
Диагностика эмфиземы легкого
Обследование у врача
При первых симптомах или подозрении на эмфизему легкого больного осматривает пульмонолог или терапевт.
Обследование проходит по следующей схеме:
Первый этап – сбор анамнеза . Примерная тематика вопросов к пациенту:
Долго ли продолжается кашель?
Курит ли больной? Если да, то, как долго, сколько сигарет он употребляет в сутки?
Наблюдается ли одышка?
Как пациент чувствует себя при повышенной физической нагрузке;
Перкуссия — специальный прием простукивания грудной клетки пальцами правой руки через положенную на грудь ладонь левой. Возможные симптомы:
Ограниченная подвижность легких;
«коробочный» звук над участками повышенной воздушности;
Опущение нижнего края легких;
Сложность определения границ сердца.
Аускультация – прослушивание грудной клетки при помощи фонендоскопа. Возможные проявления заболевания:
Приглушенные тоны сердца из-за поглощения звука наполненной воздухом паренхимой легкого;
При присоединении бронхита – сухие хрипы;
Тахикардия– попытка компенсации сердцем компенсировать кислородное голодание за счет учащения сердечных сокращений;
Усиление второго сердечного тона в результате повышения кровяного давления в малом круге кровообращения, как признак поражения правой половины сердца;
Учащенное дыхание с частотой 25 и более вдохов в течение минуты, как признак перенапряжения дыхательной мускулатуры и дыхательной недостаточности.
Инструментальные методы диагностики эмфиземы легкого
Рентгенография – исследование легких с получением их изображения на специальной пленке при помощи рентгеновских лучей. Снимок выполняют в прямой проекции, когда исследование проводят в положении пациента лицом к аппарату. При анализе снимка врач выявляет патологии легких и стадию распространения процесса. При необходимости уточнения диагноза назначают магнитно-резонансную и компьютерную томографию, спирометрию.
Показания к исследованию:
Хрипы, шум трения плевры при прослушивании грудной клетки,
Подозрение на туберкулез или воспаление легких, бронхит, эмфизему;
Противопоказания: лактация и беременность.
Увеличение легких, их наложение, сдавливание средостенья;
Прозрачность пораженных участков;
Расширенные межреберные промежутки;
Изменение сосудистой системы легких;
Опущение нижнего края легких и диафрагмы;
Обнаружение булл и очагов завоздушивания.
Магнитно-резонансная томография (МРТ) легких– исследование, фиксирующее различия в поглощении радиоволн клетками организма человека. Магнитно-резонансная томография предоставляет информацию о наличии жидкости и очагов патологии, о состоянии бронхов. Для создания полноценной картины выполняются срезы в 1 см толщиной, вводится контрастное вещество в определенные участки тела. Недостаток исследования – точной визуализации мешает наличие воздуха в мелких бронхах и альвеолах. Исследование проводится в течение получаса. Отсутствие облучения делает МРТ возможным для беременных женщин.
Показания к проведению:
Симптомы указывают на наличие кист, опухолей, но рентгеновский снимок их не показал;
Подозрение на саркоидоз, туберкулезное поражение легких;
Увеличение лимфоузлов в проекции легких;
Имеются аномалии развития органов дыхания.
Психические заболевания, препятствующие сохранению длительного неподвижного положения;
Боязнь закрытого пространства;
Ожирение в тяжелой форме;
Наличие имплантов, кардиостимулятора, не удаленных осколков.
Симптомы эмфиземы, определяющиеся при помощи МРТ:
Буллы и полости различной величины;
Сдавливание здоровой ткани;
Увеличение количества жидкости в плевре;
Повреждение альвеол и их капилляров;
Компьютерная томография (КТ) легких. Метод компьютерной томографии основан на отражении тканями тела человека рентгеновских лучей. На выходе получается послойное компьютерное изображение строения легких. Для большей информативности вводят контрастное вещество. Процедура проходит в течение 20 минут. В этот период легкие сканируются рентгеновским излучателем. Недостатком метода считается значительное облучение пациента.
Уточнение данных рентгеновского обследования;
Подозрение на эмфизему;
Подготовка к бронхоскопии или биопсии легкого;
Обоснование необходимости операции;
Диффузные изменение в тканях легкого.
Индивидуальная непереносимость контрастного вещества;