Диета при болезнях поджелудочной железы
Содержание:
Рецепты диетических блюд
Диета при заболевании поджелудочной железы требует навыков в приготовлении блюд. Организовать питание работающего человека значительно сложнее, поскольку придется носить с собой обед и продукты для перекуса, искать место для разогрева. Для молодых и неопытных кулинаров мы приводим примеры некоторых диетических блюд с описанием технологического процесса приготовления.
Суп вегетарианский
Предлагаем рецепт супа с крупой и овощами. На одну порцию потребуется: крупы 20 г (рис, овсянка), полстакана молока, одна картофелина и морковка, по чайной ложке растительного и сливочного масла. Чистую крупу засыпать в кипящую воду, отварить до полной готовности (время зависит от вида крупы).
Очистить картофель и морковь, порезать, потушить в другой кастрюле. Слегка подсолить и растолочь в пюре с маслом, хорошо перемешать. Готовую крупу протереть сквозь сито, перемешать отвар с тушеными овощами, при закипании добавить горячее молоко. Сливочное масло лучше положить в тарелку перед едой.
Суфле из моркови и творога
На порцию нужно 2 средних морковки, 50 г творога, полстакана молока, одно яйцо, столовая ложка манной крупы, 5 г сливочного масла. Морковь после чистки порезать небольшими кусками и варить в молоке до мягкой консистенции.
Ее нужно протереть вместе с творогом, желтком от яйца, добавить манку и хорошо перемешать. Взбить белок и вмешать его в массу. Все выложить в приготовленную формочку для последующего запекания в духовке варки на пару. Добавить немного меда или ксилита.
Фрикадельки паровые
Готовятся из мяса, очищенного от сухожилий и жира, мясного фарша. Подойдет куриный или из индюшки. На порцию потребуется 150 г фарша, 20 г мякоти белого хлеба, немного сливочного масла. В готовый фарш добавляется размоченный в воде и отжатый белый хлеб, вся масса дважды прокручивается через мясорубку. Формируются небольшие шарики, варятся на пару. Можно бросить в кипящую воду, добавить крупы и сделать суп с фрикадельками.
Кисель из ягод
Кисель готовят из свежих или замороженных ягод. Если используется замороженное с лета сырье, то оно не требует предварительного размораживания. Ягоды заливаются водой и отвариваются. Состав процеживают для очищения от кожицы. Одновременно делают загуститель из крахмала. Его добавляют столовой ложкой в горячую воду и помешивают. Количество определяется требуемой густотой киселя.
Затем соединяют ягодный напиток с крахмальной основой, хорошо размешивают. Можно использовать готовый кисель в пачках. Внимательно следует посмотреть на срок годности и количество сахара. Если больному необходимо ограничение, то готовить кисель придется из ягод с добавлением сахарозаменителя.
Проблемы питания при заболеваниях поджелудочной железы не менее важны, чем лекарственные препараты. Пациенты знают, что при нарушении диеты им угрожает обострение с весьма неприятными симптомами.
Поджелудочная железа, лечебная диета
При заболеваниях поджелудочной железы применяется лечебная диета n 5п.
Диетический стол n 5п
Показания к применению:
хронический панкреатит в период выздоровления после обострения и вне обострения.
Общая характеристика диеты:
Диета пониженной энергетической ценности. Физиологическая норма белка (1/3 животного происхождения), резкое ограничение жиров и углеводов. Исключаются продукты, вызывающие вздутие кишечника, содержащие грубую клетчатку, богатые экстрактивными веществами, стимулирующие секрецию пищеварительных соков.
Энергетическая ценность: 1800 ккал.
Состав: белков 80 г, жиров 40-60 г, углеводов 200 г, свободной жидкости 1,5-2 л, поваренной соли 8-10 г.
Минеральный состав: калия 3800 мг, кальция 1100 мг, магния 500 мг, фосфора 1700 мг, железа 30 мг, натрия 4050 мг.
Содержание витаминов: витамина А 1,5 мг, каротина 12,6 мг, витамина В, 1,8 мг, витамина РР 19 мг, витамина С 115 мг.
Технология приготовления пищи:
Пищу готовят в основном в измельченном и протертом виде, варят в воде, на пару, запекают. Очень горячие и холодные блюда исключаются.
Разрешается:
- слабый чай с лимоном, полусладкий или с заменителем сахара (ксилитом), молоком, отвар шиповника, фруктово-ягодные соки без сахара, разбавленные водой (при переносимости).
- Пшеничный хлеб из муки 1-го и 2-го сортов подсушенный или вчерашней выпечки, сухари, несладкое сухое печенье.
- Кисломолочные напитки, свежий некислый нежирный кальцинированный творог, творожные пасты, пудинги, молоко (при переносимости).
- Супы вегетарианские протертые с картофелем, кабачками, тыквой, морковью, манной, овсяной или гречневой крупой, рисом, вермишелью. Разрешается добавить 5 г сливочного масла или 10 г сметаны.
- Яйца в виде белковых омлетов – до двух белков в сутки, желтков не более ½ в блюдах.
- Нежирная говядина, телятина, крольчатина, курятина, индейка (птица без кожи). Мясо готовится в отварном или паровом виде, протертое или рубленое (котлеты, суфле, пюре, кнели, бефстроганов, мягкое мясо куском). Нежирные сорта рыбы, приготовленные куском или рубленые, в отварном виде (заливная после отваривания).
- Каши протертые и полувязкие из гречневой, овсяной, манной крупы, а также риса, сваренные на воде или пополам с молоком. Различные изделия из круп: суфле, запеканки, пудинги пополам с творогом. Макаронные изделия отварные.
- Сливочное масло (до 30 г), рафинированные растительные масла (до 10–15 г), добавляемые в блюда.
- Крахмалистые овощи, отварные и запеченные в протертом виде: картофель, цветная капуста, морковь, кабачки, тыква, свекла, зеленый горошек.
- Фрукты и ягоды – спелые мягкие и некислые, протертые сырые, запеченные яблоки.
- Протертые компоты из свежих и сухих фруктов, желе, муссы на заменителе сахара (ксилите) или полусладкие на сахаре.
Запрещается:
- кофе, какао, газированные и холодные напитки, виноградный сок;
- свежий ржаной и пшеничный хлеб, изделия из сдобного и слоеного теста;
- жирные молочные продукты;
- супы на мясном, рыбном и грибном бульонах, холодные овощные супы (окрошка, свекольник), борщи, щи, молочные супы;
- яйца сваренные вкрутую, жареные, блюда из цельных яиц;
- жирные сорта мяса, рыбы, колбасы, копчености, консервы, печень, почки, мозги, икра;
- бобовые, рассыпчатые каши. Перловая, ячневая, кукурузная крупы, а также пшено ограничиваются;
- сырые непротертые овощи и фрукты, белокочанная капуста, редька, редис, репа, баклажаны, чеснок, лук, шпинат, щавель, грибы, перец сладкий в приготовленном виде;
- виноград, инжир, финики, бананы;
- кондитерские изделия, варенье, шоколад, мороженое;
- пряности;
- кулинарные жиры, сало;
- алкогольные напитки.
- Панкреатит, диета
- ПатентЛин (PatentLean)
- Пентабосол (Pentabosol)
- Перемен диета
- Перрикоун, диета для подтяжки лица
- Пиколинат хрома
- Питание для жизни (Eating for Life)
- Плант Мацерат (Plant Macerat)
- Поддерживание веса после диеты
- Поджелудочная железа, лечебная диета
- Пожизненная программа для любителей углеводов
- Попкорновая диета
- Похудей за шесть дней (Slim in 6)
- Похудение диеты
- Почки, лечебная диета
- Препараты, используемые для борьбы с лишним весом
- Призма, низкоуглеводная диета
- Притикена диета
- Простая диета
- Протасова Кима диета
- Пуралин (Puralin)
- Пэйс (PACE)
- Пятидневная чудо-диета
БАРИАТРИЯ — самый эффективный на сегодня в мире метод ПОХУДЕНИЯ и УДЕРЖАНИЯ ВЕСА после ПОХУДЕНИЯ.
Расскажем ВСЕ об операциях для похудения+7-925-750-25-15
Диета при остром панкреатите
Острый панкреатит характеризуется резкой и нестерпимой болью в животе вследствие повреждения клеток паренихмы преждевременно активированными ферментами. Чтобы остановить этот процесс, необходимо на время прекратить синтез панкреатического секрета. Достигнуть цели помогает отказ от любых продуктов питания на сутки или двое.
В период голодания больным панкреатитом вводится парентеральное питание путем внутривенных вливаний в обход желудочно-кишечного тракта. Ввиду того, что человеку требуется полноценный белок, сразу после купирования острой симптоматики переходят к обычному способу приема пищи. Постепенно и последовательно рацион расширяют, вводя в него новые продукты и блюда. Важнейшим условием на данном этапе является соблюдение щадящего режима, исключающего механическое повреждение слизистых оболочек ЖКТ.
В первые дни после голодания разрешается пить минеральную воду со щелочными свойствами – Боржоми, Ессентуки №4 и №17, а также отвар шиповника и слабозаваренный чай. Питье не должно быть холодным или горячим, лучше всего употреблять слегка теплые напитки.
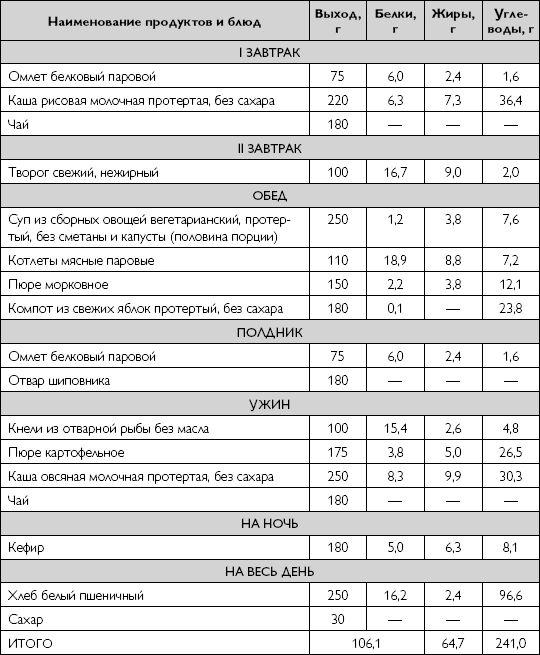 В таблице наглядно показано, сколько белков, жиров и углеводов содержится в основных продуктах питания
В таблице наглядно показано, сколько белков, жиров и углеводов содержится в основных продуктах питания
Максимальный срок голодания составляет 4 дня, после чего в ряде случаев функция железы полностью восстанавливается. Однако всем пациентам рекомендуется диетическое питание в течение как минимум нескольких месяцев.
Основой питания при панкреатите является диета №5, рекомендуемая пациентам с заболеваниями желудочно-кишечного тракта. Воспаление поджелудочной железы часто сочетается с нарушением функции печени, желчевыводящих путей, желудка и кишечника, поэтому основной принцип диеты – механическое, термическое и химическое щажение органов.
В первые два дня после острого приступа можно есть только полужидкую пищу – каши и овощные супы на воде, отвары круп, кисели и фруктовые желе. Нельзя варить кашу из пшена и кукурузы, поскольку эти крупы тяжелы для переваривания. Сахар и соль лучше в блюда не добавлять. Из твердой пищи допускается есть сухари и подсушенный белый хлеб.
 Лечебное голодание – неотъемлемая часть терапии панкреатита, предшествующая щадящей диете
Лечебное голодание – неотъемлемая часть терапии панкреатита, предшествующая щадящей диете
Важно знать, что кушать при панкреатите нужно маленькими порциями, не более 100 г за один раз. Утолить чувство голода поможет частый прием пищи, от 6 до 8 раз в день
Постепенно объем порций увеличивается, и уже через 2 дня в рацион вводятся белковые продукты – творожные суфле и пудинги, белковый омлет из куриных яиц на пару.
На следующий, четвертый день можно есть каши, сваренные на молоке, и супы-пюре на мясном бульоне. К концу первой недели после приступа в рацион вводится сливочное масло, овощные супы и пюре из протертых овощей, кроме капусты. Особенно полезными будут блюда из свеклы, моркови и картофеля.
После этого список продуктов расширяется и в него добавляются паровые котлеты, суфле, мясные и рыбные биточки. Готовить их нужно из постного мяса и рыбы – кролика, индейки, курицы, телятины, трески, минтая, хека и сазана. Жир, кожа и жилы предварительно удаляются.
Таковы основные правила диеты при острой форме панкреатита. Далее назначается лечебный стол 5п, используемый также при хроническом воспалении поджелудочной.
Наиболее полезные продукты
Любое лекарство для лечения поджелудочной железы способно вылечить заболевание лишь на фоне правильного питания пациента. Без этого добиться результата просто невозможно, будь то киста органа, липоматоз или панкреатит.
Наиболее полезными продуктами для больного считаются следующие:
- Брюссельская капуста. Она благоприятно влияет на слизистую оболочку, успокаивая воспалительный процесс на ней. Данный овощ лучше всего употреблять в тушенном виде.
- Кабачки. В нем отсутствуют какие-либо грубые волокна, которые способны повреждать и раздражать слизистую ЖКТ. Кабачковый пирог довольно быстро усваивается организмом человека и не затрудняет процесс пищеварения.
- Тыква. Она способна влиять на нейтрализацию соляной кислоты. К тому же в этом овоще минимальное количество клетчатки.
- Овес. Из него весьма полезным является кисель.
Диета при поджелудочной железе что можно есть
Прежде всего, нужно четко определить набор продуктов, которые наполнят диетическую корзину
Важно тщательно составлять меню на неделю, учитывая все факторы и соблюдая разнообразие. Общие характеристики диеты следующие:
- Уровень белкового и углеводного баланса в пределах нормы. Снижение содержания в меню жиров.
- Термическая обработка предполагает варку и запекание, иногда разрешается тушить. Овощи протираются, а мясо измельчается.
- Пятый диетический стол характерен температурными нормами, горячие и холодные блюда не рекомендуют.
- Необходимо исключить продукты с пуринами и щавелевой кислотой.
Доктор Певзнер – автор диеты исключает из меню категорию продуктов, вызывающих вздутие, содержащих элементы грубой клетчатки, богатых экстрактивными веществами, которые стимулируют секреторные функции.Рецепты позволяют разнообразить стол при одном условии – обязательно снизить содержание соли, а острые и пряные приправы вообще не стоит применять.
Примерное меню
 Далеко не всегда можно по разрешенным к употреблению продуктами понять меню на каждый день. Примерный перечень блюд на каждый прием пищи одного дня следующий:
Далеко не всегда можно по разрешенным к употреблению продуктами понять меню на каждый день. Примерный перечень блюд на каждый прием пищи одного дня следующий:
Завтрак. В качестве основного блюда нужно использовать кашу. Для ее приготовления следует применять гречку, рис, пшено или же овсянку. Дополнить такое блюдо можно разнообразными фруктами. Среди них специалисты выделяют яблока, апельсин, киви или же лимон. Чтобы находиться в здоровом состоянии, можно применять также ягоды без использования малины, клубники или земляники.
Ланч. В этот период можно приготовить вкусный салат из любых разрешенных овощей по вкусу пациента. Также можно закусить сухариками с чаем. Такая пища неспособна вызвать какой-либо неблагоприятным симптом, связанный с плохой работой ЖКТ.
Обед. Обязательно в этот прием пищи стоит принять суп. Его стоит готовить с использованием круп и овощей. Поджарку ни в коем случае применять не стоит. Вторым блюдом могут служить тушеные овощи. Лучше всего выбирать брюссельскую капусту, брокколи и т.д. Их можно дополнить небольшими кусочками нежирного мяса. С его помощью можно обеспечить нужный уровень белка. На десерт можно применять домашний мед с грецкими орехами. Стоит отметить, что в период беременности этого делать нельзя.
Ужин. Последний прием пищи должен состоять из макарон и куриной подливы. Добавить также можно к этому блюду рыбный суп с овощами. Заменить его можно запеканкой с использованием морепродуктов или же омлетом.
Любой используемый овощ или ягода должны полностью соответствовать списку разрешенных продуктов. Восстановление после лечения может проходить лишь в условиях соблюдения даже самых незначительных правил. Их нарушение приводит к появлению неблагоприятных симптомов. У человека может появиться тошнота, рвота, болезненность в животе и т.д.
Какие продукты можно употреблять при панкреатите рассказано в видео в этой статье.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Уровень
0.58
Идет поискНе найдено
Укажите возраст мужчины
Возраст
45
Идет поискНе найдено
Укажите возраст женщины
Возраст
45
Идет поискНе найдено
Последние обсуждения:
*»)),b.overlay.block.remove(),b.container.block.remove(),a.data(«arcticmodal»,null),n(«.arcticmodal-container»).length||(b.wrap.data(«arcticmodalOverflow»)&&b.wrap.css(«overflow»,b.wrap.data(«arcticmodalOverflow»)),b.wrap.css(«marginRight»,0))}),»ajax»==b.type&&b.ajax_request.abort(),p=p.not(a))})},setDefault:function(b){n.extend(!0,a,b)}};n(function(){a.wrap=n(document.all&&!document.querySelector?»html»:»body»)}),n(document).bind(«keyup.arcticmodal»,function(d){var a=p.last();if(a.length){var b=a.data(«arcticmodal»);b.closeOnEsc&&27===d.keyCode&&a.arcticmodal(«close»)}}),n.arcticmodal=n.fn.arcticmodal=function(a){return e?e.apply(this,Array.prototype.slice.call(arguments,1)):»object»!=typeof a&&a?void n.error(«jquery.arcticmodal: Method «+a+» does not exist»):q.init.apply(this,arguments)}}(jQuery)}var debugMode=»undefined»!=typeof debugFlatPM&&debugFlatPM,duplicateMode=»undefined»!=typeof duplicateFlatPM&&duplicateFlatPM,senseMode=»undefined»!=typeof senseFlatPM&&senseFlatPM,countMode=»undefined»!=typeof countFlatPM&&countFlatPM;document=function(a){let b=document.createElement(«div»);jQuery(document.currentScript).after(b),flatPM_setHTML(b,a),jQuery(b).contents().unwrap()};function flatPM_sticky(c,d,e=0){function f(){if(null==a){let b=getComputedStyle(g,»»),c=»»;for(let a=0;a=b.top-h?b.top-h{const d=c.split(«=»);return d===a?decodeURIComponent(d):b},»»),c=»»==b?void 0:b;return c}function flatPM_testCookie(){let a=»test_56445″;try{return localStorage.setItem(a,a),localStorage.removeItem(a),!0}catch(a){return!1}}function flatPM_grep(a,b,c){return jQuery.grep(a,(a,d)=>c?d==b:0==(d+1)%b)}function flatPM_random(a,b){return Math.floor(Math.random()*(b-a+1))+a}
Меню при панкреатите
Каждый знаком с фразой – « Лучшие друзья печени, желудка, поджелудочной – ХОЛОД, ГОЛОД и ПОКОЙ», поэтому важно вставать из-за стола с легким чувством голода, кушать порцию, способную поместиться в ладошку и сохранять эмоциональное спокойствие, тогда протекание заболевания пройдет легче и последует скорейшее выздоровление. Диета при панкреатите, не такужасна, как мы ее представляем, она может быть достаточно разнообразной, вкусной, и что самое важное, полезной и безопасной. Предлагаем ознакомитьсяс ней
Диета при панкреатите, не такужасна, как мы ее представляем, она может быть достаточно разнообразной, вкусной, и что самое важное, полезной и безопасной. Предлагаем ознакомитьсяс ней
Первый день
- Завтрак: омлет на пару из одного яйца, некрепкий чай с хлебом;
- Перекус: 2-3 штуки галетного печенья с сыром;
- Обед: 150 грамм гречневой каши (в готовом виде), кабачок, отварной или запеченный без специй и масла, 100-150 грамм творога с жирностью до 9%;
- Перекус: тертое, сладкое яблоко, либо запеченное в духовке;
- Ужин: овсянка на воде 150-200 грамм, салат из тертой свеклы (можно с добавлением отварной моркови).
Второй день
- Завтрак: 200 грамм творога с чаем или компотом;
- Перекус: салат из отварного зеленого горошка и моркови, заправленный несколькими каплями растительного масла;
- Обед: 200 грамм отварной говядины с тушенным в собственном соку без масла помидором, хлеб 1-2 кусочка, 150 грамм овсяной каши на воде;
- Перекус: 250 мл киселя из разрешенных ягод/фруктов, с минимальным количеством сахара;
- Ужин: овощной суп без мяса 300 -400 грамм, стакан нежирного йогурта или ряженки без красителей и подсластителей.
Третий день
- Завтрак: 150 грамм рисовой каши на молоке, 2 сухарика;
- Перекус: одно запеченное яблоко с творогом;
- Обед: 300 мл супа на курином бульоне с мясом, кусочек хлеба, запеченный или отварной овощ;
- Перекус: 2 штуки кураги / кисель или йогурт (150-200 мл);
- Ужин: морковное пюре в объеме 150 грамм, одна средняя котлета на пару.
Четвертый день
- Завтрак: порция творожной запеканки или 2 сырника без яиц и масла, чай или отвар шиповника с сахаром;
- Перекус: 30 грамм твердого сыра;
- Обед:суп на мясном бульоне с овсяными хлопьями или вермишелью, кусочек хлеба, котлета или порция мяса на пару;
- Перекус: фруктовое желе 150-200 грамм;
- Ужин: 150 грамм картофельного пюре без масла, 200 грамм рыбы, приготовленной на пару, 1-2 соцветия отварной цветной капусты.
Пятый день
- Завтрак: котлета на пару, 150 грамм тертой, отварной свеклы, чай;
- Перекус: стакан воды без газа, 2 сухаря или галетного печенья;
- Обед: овощной бульон, гречневая каша 100 грамм, 100 грамм отварного куриного филе, хлеб;
- Перекус: стакан натурального йогурта;
- Ужин: макароны твердых сортов 200 грамм, такое же количество салата из отварного горошка, свеклы, моркови заправленный несколькими каплями оливкового масла, половинка зефира.
Шестой день
- Завтрак: запеченная тыква с половиной чайной ложки меда, стакан кефира, хлеб;
- Перекус: 100 грамм творога;
- Обед: суфле из риса и куриного мяса запеченное в духовке, порция должна быть не более 300 грамм, паровой кабачок, отвар шиповника.
- Перекус: запеченная груша или яблоко / кисель из фруктов;
- Ужин: овсяная каша на воде 200 грамм, 100 грамм отварной телятины, чай с ложкой молока, 1 курага.
Седьмой день
- Завтрак: манная каша на молоке – 200 мл, сладкий компот с хлебом;
- Перекус: яблочное пюре/ творожная запеканка – 100 грамм;
- Обед: овощное пюре 200 грамм, 1-2 рыбных паровых котлеты, стакан йогурта;
- Перекус: желе либо кисель из ягод, фруктов – одни стакан;
- Ужин: куриный бульон с картофелем и морковью -250-300 мл, кусочек хлеба, 1 отварная свёкла, некрепкий чай.
Так же овощи и мясо можно тушить в собственном соку без добавления масла, употреблять такие блюда рекомендуется, не ранее, чем через 1,5 месяца после периода обострения поджелудочной железы. По согласованию с врачом, можно вводить новые продукты и расширять рацион другими, интересными блюдами.
Придерживайтесь рационального питания, с полноценным сочетанием белков и углеводов, не переедайте и пейте достаточное количество чистой, негазированной воды. Такие простые правила питания, помогут поддерживать функции поджелудочной железы, позволят заболеванию не прогрессировать дальше и послужат хорошей профилактикой и полезной привычкой для остальных членов семьи.
Диета 5 П и ее особенности
Питание при панкреатите поджелудочной железы вне обострения ограничивает употребление жиров, углеводов и сахара при сохранении суточной нормы белковых продуктов:
- белки – 100-120 гр.;
- животные жиры – 55 гр.;
- растительные жиры – 15 гр.;
- углеводы, включая сахар – 300-350 гр.;
- соль – до 10 гр.
Общая калорийность дневного рациона не должна превышать 2500 ккал. Правильно рассчитать норму соли поможет простое правило, которое заключается в подсаливании уже готовых блюд, а не в процессе их приготовления.
 Приготовить кальцинированный творог гораздо проще, чем обычный: достаточно лишь подогреть молоко и смешать его с хлоридом кальция
Приготовить кальцинированный творог гораздо проще, чем обычный: достаточно лишь подогреть молоко и смешать его с хлоридом кальция
Если возникают проблемы с перевариванием белковой пищи, то ее частично заменяют углеводами, но только на время. Ограничения касаются и содержания экстрактивных веществ, содержащихся в мясе. Поэтому перед варкой мясо режут на небольшие кусочки, а после закипания первый бульон сливают. Сваренное таким образом мясо измельчают в мясорубке и используют для приготовления паровых котлет и суфле. Для лучшего усвоения рекомендуется прокручивать фарш дважды.
Питание при панкреатите поджелудочной железы должно быть дробным, что помогает избежать переедания. Обильные трапезы при данном заболевании недопустимы, так же как и прием алкогольных напитков.
При хорошей переносимости меню для больных панкреатитом расширяется за счет жиров, преимущественно растительного происхождения. Животный жир в большинстве случаев усваивается плохо и вызывает расстройство пищеварения.
Еда при панкреатите не должна стимулировать образование панкреатического сока, поэтому из рациона исключаются:
- мясные, грибные и рыбные бульоны;
- кофесодержащие и газированные напитки, а также магазинные соки и квас;
- квашеные и маринованные овощи;
- бобовые культуры – горох, фасоль, соя, чечевица, кукуруза, нут;
- свежий хлеб, сдобная выпечка и изделия из слоеного теста;
- колбаса, сосиски, сардельки, ветчина;
- некоторые сорта овощей – редька, редиска, щавель, лук, хрен, имбирь, чеснок, капуста, огурцы и помидоры;
- фрукты – цитрусовые, гранаты, груши, клюква, вишня, бананы, виноград, финики;
- молочные продукты высокой жирности – цельное молоко, сливки, домашняя сметана, пряные и соленые сыры;
- полуфабрикаты.
Диета при панкреатите у взрослых соблюдается в течение всей жизни, однако в случае длительной ремиссии возможны некоторые послабления. Нужно отметить, что голодать полезно и при хронической форме болезни, чтобы разгрузить пищеварительный тракт.
При отсутствии пищи ферменты, желудочный сок и желчь вырабатываются в минимальном количестве, и все внутренние органы переходят в «спящий» режим. В результате энергия организма уходит на восстановление больного органа и стимулирование регенерационных процессов.
 Морковынй суп-пюре является одним из фаворитов диетического меню, в него можно добавлять крупы и другие полезные овощи
Морковынй суп-пюре является одним из фаворитов диетического меню, в него можно добавлять крупы и другие полезные овощи
Нужно помнить, что срок лечебного голодания должен быть разумным и не превышать 24 часов. Длительный и полный отказ от пищи и воды может привести к развитию гиперкатаболизма и истощения. Это, в свою очередь, негативно сказывается на общем самочувствии и состоянии поджелудочной железы.
Если применяется сухое голодание, то органу обеспечивается максимальный покой, поскольку выделение пищеварительных соков не стимулируется даже жидкостью. В период голодания необходимо ограничить физическую активность, а лучше всего соблюдать постельный режим.
Сухое голодание проводится не чаще одного раза в неделю, в отдельных случаях допускается голодать 2-3 дня подряд. Регулярная практика такой разгрузки позволяет избежать обострений и улучшить работу поджелудочной железы.
Советы экспертов
Поджелудочная железа — диета призвана для того, чтобы снизить нагрузку на весь желудочно-кишечный тракт и не провоцировать излишней активности самой железы. Суть питания сводится к регулировке режима питания и употреблению тех продуктов, которые желудок переварит без хлопот, а, соответственно, поджелудочная не ощутит потребности в повышенной выработке своих ферментов для расщепления пищи.
В первые два дня обострения необходимо обеспечить голодание. Как уже говорилось, можно только пить специализированную воду и заваривать настой шиповника, желательно не очень крепкий и не больше двух стаканов в день
Обратим внимание, что шиповник должен быть без добавок сахара, а вода без газов. По условиям нужно полностью убрать из рациона те продукты, которые могут как-то послужить провокатором для работы всего ЖКТ
Никаких жиров, газированных напитков, запрещено категорически даже нюхать жареное или специи, поскольку обоняние связано с вкусовыми рецепторами и может вызвать ложную активность желудка. После снятия обострения этот пункт можно исключить: железа войдет в спокойную фазу и запахи не будут раздражать желудок. С момента обострения и до конца жизни вся еда должна употребляться в вареном или паровом виде, без добавления специй и масла. Любые углеводы необходимо также убрать из меню, особенно сахар и мучные изделия. Они относятся к разряду тех продуктов, которые первыми провоцируют нарушения в работе поджелудочной. Сахар и любое сладкое для больного приравнивается к смертельному яду. Тоже самое касается соли: в момент обострения ее желательно вообще исключить.
В первые дни после голодания еду нужно употреблять в мягком виде: вареное мясо перекручивать обязательно с целью максимально облегчить работу желудка.
В дальнейшем нужно ориентироваться также на то, что весь ЖКТ обязан работать только в щадящем режиме. Придется забыть про кофе, любимое какао и все газированные напитки. Полезно заменить их зелеными чаями, компотами из спелых и некислых фруктов. Запрещены крепкие бульоны, рыбные и грибные в том числе, нельзя никаких колбас и консервов, зелень также запрещена в течении двух недель после приступа. Разрешается некрепкий бульон, в идеале из белого мяса курицы. Можно заменить говядиной или мясом индюшатины, однако больше никакого мяса нельзя. Полезно употреблять каши, кроме пшеничной: организм усваивает их легко, не получая перегрузок.
Также необходимо исключить продукты, богатые на клетчатку, особенно это касается капусты белокочанной. Исключение: цветная, в небольшом количестве ее можно есть во время диеты и морская. Последняя очень богата ферментами, необходимыми для работы именно поджелудочной. Остальные продукты могут послужить мощным детонатором для повторного приступа.
Молочные продукты нельзя употреблять в чистом виде: как и нежирное масло, его можно только есть в небольшом количестве и в готовом блюде. Яйца есть можно в виде омлета на пару или всмятку: в фазе обострения одно в сутки, в дальнейшем можно три в день. Из овощей можно есть картошку, но только вареную, также можно кабачки.
Строгая диетическое лечение назначается обычно на неделю. Этого времени в норме достаточно, чтобы вкупе с назначениями лекарств, успокоить вспышку острого панкреатита и вернуть функции поджелудочной железы к прежней норме.
 Однако необходимо понимать, что с момента первого обострения и до конца жизни поджелудочная будет считаться потенциально больной, поскольку новый приступ может быть спровоцирован в любой момент. Именно поэтому диета должна соблюдаться строго в дальнейшем.
Однако необходимо понимать, что с момента первого обострения и до конца жизни поджелудочная будет считаться потенциально больной, поскольку новый приступ может быть спровоцирован в любой момент. Именно поэтому диета должна соблюдаться строго в дальнейшем.
Как правило, если после первого приступа больной обратился вовремя и потом соблюдает диету, острый панкреатит редко повторяется. Но стоит отступить от диетического лечения хоть на один шаг и признаки заболевания ждать себя не заставят: ферменты поджелудочной очень чувствительны и могут быстро стать агрессивными по отношению к самой железе. Правильное питание — центральный стержень любого лечения. Если больной нарушает разрешенное меню, то медицина будет просто бессильна справиться с панкреатитом, который вполне способен спровоцировать рак или диабет. Рацион, если панкреатит стал хроническим, должен содержать много белка, чтобы компенсировать их нехватку в организме. Это улучшит клиническую картину в целом: процессы в железе восстановятся быстрее, что приведет к устранению признаков болезни.





