Как предотвратить инсульт как и чем защитить себя от опасного заболевания
Содержание:
Другие особенности болезни
Обычно все перечиленные признаки становятся более выраженными в вечернее и ночное время. Кроме того, сильнее проявляется первичная болезнь на фоне астении. В зависимости от причин, которые вызывает астения, ее течение тоже имеет некоторые особенности:
- Если у пациента одновременно развиваются невроз и астенический синдром, то напрягаются мышцы поперечно-полосатого типа. Их тонус повышается. Усталость ощущается и во время движения, и когда человек находится в состоянии покоя.
- Двигательная активность больного заметно снижается на фоне недостаточности циркуляции крови в области головного мозга, особенно если эта проблема становится хронической. Тонус мышц тоже снижается. Человек становится вялым. Он может беспричинно заплакать из-за того, что не может сдерживать эмоции. Кроме того, замедляется мышление, пациенту становится все труднее мыслить.
- Если у пациента развивается опухоль в области головного мозга, то пациент не только испытывает слабость, но и нежелание работать и даже просто двигаться. Даже самыми любимыми делами он не хочет заниматься. Кстати, такое бессилие и слабость развиваются еще и из-за общей интоксикации организма на фоне астении. Кроме этого, появляются психические расстройства, раздражительность, боязливость. Настроение все больше становится ипохондрическим. Наблюдаются проблемы со сном. Иногда развивается симптомокомплекс, который напоминает миастению. Все эти нарушения обычно являются устойчивыми.
- Если астения развивается после травм, то она может быть как функциональной (в этом случае развивается церебрастения травматического типа), так и органической (обычно это энцефалопатия травматического характера). У энцефалопатии ярко выраженные признаки: постоянная слабость, проблемы с памятью. Постепенно уменьшается круг интересов. Эмоции становятся лабильными. Новые навыки трудно развить. Появляются признаки, которые указывают на недостаточность функционирования вегетативной нервной системы. Признаки церебрастении не так ярко выражены, однако они могут длиться месяцами. Если пациент придерживается принципов здорового образа жизни, то симптомы будут незаметными, но на фоне перенапряжения или инфекционных болезней состояние будет обостряться.
Гомеопатия и рецепты народной медицины
Лечение астении можно проводить с помощью рецептов народной медицины. Лекарственные растения отличаются тонизирующими и успокаивающими свойствами. А это именно то, что нужно при астении. Очень эффективны такие рецепты:
- 1. Настой на травяном сборе. Понадобятся соцветия ромашки, пустырника и корни валерианы. Чтобы достичь максимального эффекта, нужно добавить еще и боярышник. Все компоненты брать в равных объемах. Потом их тщательно смешать и взять 4 ложки травяного сбора. Залить все литром кипятка. Средство настаивается в термосе не меньше 6 часов. Потом полученный настой следует процедить и принимать трижды в сутки. Жидкость должна быть при этом теплой. Доза составляет 0,5 стакана. Выпивать лекарство нужно перед приемом еды.
- 2. Растительный сбор для отвара. Рекомендуется смешать мелиссу, душицу, тысячелистник и соцветия ромашки. Все компоненты нужно измельчить. Потом 3 ложки этого сбора нужно залить 1 л кипятка. Лекарство нужно проварить на слабом огне 15-20 мин. После этого процедить. Каждый раз перед едой нужно выпивать по половине стакана.
- 3. Настойка на основе лекарственных трав. Для приготовления понадобятся корни валерианы, шишки хмеля, мелисса и соцветия ромашки. Все компоненты брать в одинаковых пропорциях, измельчить и тщательно перемешать. Для приготовления настоя нужно ложку сбора залить 0,5 л кипятка. Потом средство будет настаиваться 20 мин. После этого весь объем нужно выпивать в течение дня мелкими глотками.
Кроме того, используется гомеопатия при многих нервных расстройствах. Такие препараты не только уменьшают ощущение тревоги и паники, но и устраняют беспокойство. К примеру, можно воспользоваться таким лекарством, как Тенотен. Он имеет уникальный состав. Это одна из последний разработок. Помогает справиться с неконтролируемой эмоциональностью, особенно у женщин в период гормональных сбоев. Также можно применять Климадинон, Климактоплан или Климаксан при климаксе.
Он раздражительности спасает Валериана-Хель и Эдас-306. Кстати, такое средство подходит даже для лечения детей. Даже при психических травмах помогают гомеопатические лекарства. К примеру, используется Игнация. Это средство помогает восстановить психику. Чтобы стабилизировать работу нервной системы, назначается Антистресс. От депрессии спасает Нерво-Хель. Вернисон поможет снизить общую возбудимость. Еще используется Успокой и Феминальгин, если у женщины развивается депрессия на фоне гинекологических болезней. Но гомеопатические лекарства нельзя выбирать самостоятельно — их назначает только доктор.
Классификация астенического синдрома
В зависимости от причины, вызвавшей астению, болезнь делят на функциональную и органическую. Обе этих формы встречаются приблизительно с одинаковой частотой – 55 и 45% соответственно.
Функциональная астения – это временное, обратимое состояние. Она является следствием психоэмоциональных или посттравматических стрессов, острых инфекционных заболеваний или повышенных физических нагрузок. Это своеобразная реакция организма на вышеуказанные факторы, поэтому второе название функциональной астении – реактивная.
Органическая астения связана с теми или иными хроническими заболеваниями, имеющими место у конкретного больного. Болезни, в результате которых может возникнуть астения, указаны выше в разделе «причины».
Согласно другой классификации, по этиологическому фактору астения бывает:
- соматогенной;
- постинфекционной;
- послеродовой;
- посттравматической.
В зависимости от того, как давно существует астенический синдром, его делят на острый и хронический. Острая астения возникает после только что перенесенного острого инфекционного заболевания или сильного стресса и, по сути, является функциональной. Хроническая же имеет в своей основе какую-либо хроническую органическую патологию и протекает длительно. Отдельно выделяют неврастению: астению, возникающую вследствие истощения структур, отвечающих за высшую нервную деятельность.
В зависимости от клинических проявлений, выделяют 3 формы астенического синдрома, являющиеся также тремя последовательными стадиями:
- гиперстеническую (начальная стадия заболевания; симптомами ее являются нетерпеливость, раздражительность, беспорядочная эмоциональность, повышенная реакция на световые, звуковые и тактильные раздражители);
- форму раздражительности и слабости (имеет место повышенная возбудимость, однако больной при этом чувствует себя слабым, истощенным; настроение человека резко меняется от хорошего до плохого и наоборот, физическая активность также колеблется от повышенной до полного нежелания что-либо делать);
- гипостеническую (это последняя, наиболее тяжелая форма астении, характеризующаяся сниженной практически до минимума работоспособностью, слабостью, усталостью, постоянной сонливостью, полным нежеланием что-то делать и отсутствием каких-либо эмоций; интерес к окружению также отсутствует).
Механизм развития, или патогенез, астении
Астения – это реакция организма человека на состояния, грозящие истощением его энергетических ресурсов. При данном заболевании, прежде всего, изменяется активность ретикулярной формации: структуры, расположенной в области ствола мозга, отвечающей за мотивацию, восприятие, уровень внимания, обеспечивающей режим сна и бодрствования, вегетативную регуляцию, работу мышц и активность организма в целом.
Происходят изменения и в работе гипоталамо-гипофизарно-адреналовой системы, играющей ведущую роль в реализации стресса.
Многочисленные исследования показали, что в механизме развития астении играют роль и иммунологические механизмы: у лиц, страдающих данной патологией, были выявлены те или иные иммунологические нарушения. Однако известные на сегодняшний день вирусы не имеют прямого значения в развитии этого синдрома.
Аминалон показания к применению
В каких случаях препарат применяют по инструкции:
если человек испытал на себе в недавнем времени травмы головы, нарушения функций мозгового кровообращения;
если у человека наблюдается разжижение мозговой жидкости, рыхлость мозга (атеросклероз церебральных артерий);
применение при гипертонии;
если человек перенёс инсульты, инфаркты;
при алкогольных полиневритах, энцефалопатии;
если у человека наблюдается частое головокружение, его укачивает при поездках на автобусе (машине и т
д.);
применяется, если человек имеет сосудистую недостаточность, у него нарушено внимание, речь, память, постоянные мигрени и т. д.
Препарат также назначают детям от мала до велика, если у них имеется:
- послеродовая травма, механическая травма черепно-мозгового отдела;
- если ребёнок родился с лёгкой степенью ДЦП;
- если у малыша наблюдается морская и воздушная болезнь, обусловленная повышенным давлением, отёками шеи и головокружением при стрессовых условиях;
- если ребёнок обладает плохой памятью, плохо физически и умственного развивается.
Как правильно применять
 В большинстве случаев лекарственный препарат Аминалон выпускается в таблетированной форме. Таблетки покрыты плотной оболочкой. В одной капсуле всего 250 миллиграмм аминобутированой кислоты. Врачи советуют принимать препарат за полчаса или час до принятия пищи. Таблетка должна быть проглочена за один раз и запита тёплой водой в небольшом количестве.
В большинстве случаев лекарственный препарат Аминалон выпускается в таблетированной форме. Таблетки покрыты плотной оболочкой. В одной капсуле всего 250 миллиграмм аминобутированой кислоты. Врачи советуют принимать препарат за полчаса или час до принятия пищи. Таблетка должна быть проглочена за один раз и запита тёплой водой в небольшом количестве.
В сутки нужно употреблять препарат не более 2 раз, а вот курсы разные:
- Взрослая схема принятия аминалона. Назначается она от 18-ти лет при любых перечисленных выше заболеваниях. Принимать таблетки нужно от 3 до 5 дней, вначале по 50 мг, а после истечения первоначального срока следует увеличить дозировку в один приём до 100 мг.
- Детям Аминалон лучше принимать по 100 мг в сутки (от 1 года до 3 лет), а тем, кто постарше от 4-6 лет за два приёма следует прийти к полной дозировке в 150 мг, а для деток старше семилетнего возраста это значение будет равняться 200 мг.
- Аминалон также выписывают для краткосрочной терапии укачивания, которая по длительности составляет не более 4-х дней по 25 мг, взрослые же в таком случае принимают в день по 50 мг.
Лекарство Аминалон: аналоги
Препарат хороший, стоит недорого – от 68 рублей, но имеет противопоказания, а также в некоторых аптеках не продаётся, так что давайте разберёмся в хороших аналогах препарата. А, точнее, перечислим названия лучших аналогов без подробного рассмотрения их свойств:
- Амилоносар и Ампассе;
- Гинкие, Глиатилин;
- Делецит, Деманол;
- Луцетам;
- Ноофен, Ноотропил;
- Тенотен;
- Церебрамин, Цереброзилин;
Возьмём, к примеру, всем известный препарат – Тенотен, который, как известно, стоит дороже Аминалона. Является гипоаллергенным, избавляет людей от аллергии, а также Тенотен служит прекрасным средством для расширения сосудов, нормализует работу мозга, нейронов и т. д.
Остальные аналоги тоже качественные, имеют небольшой список противопоказаний и т. д.

Аминалон: состав
О том, в каких случаях стоит применять препарат уже известно, но никто не станет этого делать не узнав, что находится в составе лекарственного средства, не содержится ли там «пугающие» ингредиенты, каково активное вещество препарата.
В составе Аминалона активным веществом является гамма-аминомасляная кислота (ГАМК), являющаяся биогенным Амином. Это вещество, в свою очередь, содержится в нервной системе самого человека, оно отвечает за нейромедиаторные процессы и метаболизм. ГАМК – основной медиатор центрального ускорения или же торможения нервной системы. Так как в результате взаимодействия с рецепторами данной кислоты нервная система легко поддаётся регулировке, препараты с содержанием такого вещества назначают при нарушениях работы нервной и нейронной систем. Таблетки, в свою очередь, действуют в том направлении, которое необходимо – увеличивают или снижают психическую активность.
Аминалон: противопоказания
Речь о том, когда препарат применяется уже шла, а о том, когда его уж точно использовать не стоит разговора не было. Рассмотрим ситуации, в которых применение данного препарата – невозможно:
- Не применяется в случае индивидуальной непереносимости ГАМК человеком.
- Препарат не назначается, если у человека есть острая почечная недостаточность или же острая печёночная недостаточность.
Этот препарат, в отличие от большинства других, имеет безопасный состав и действие, поэтому список противопоказаний настолько мал.
Немного информации о побочных действиях.
Негативными последствиями приёма лекарства могут стать: жар, рвотные позывы, тошнота, бессонница, скачки артериального давления, приливы и диспепсия.
Как предотвратить инсульт
Постоянно растущие во всем мире показатели смертности от инфарктов миокарда и инсультов ужасают тенденцией к росту и «омоложению». Если такие приступы еще 100 лет назад считался болезнью стариков, то сейчас мозговая катастрофа происходит с 40-летними, и даже 30-летними молодыми людьми.
Ученые-медики разрабатывают комплексные программы профилактики, призванные снизить факторы риска сердечно-сосудистых катастроф, коими являются инфаркт и инсульт.
Причины и следствия
Инфаркт и инсульт – не самостоятельные явления, а острое осложнение основного заболевания человека. Следовательно, чтобы их избежать, надо предупреждать и лечить причинные болезни.
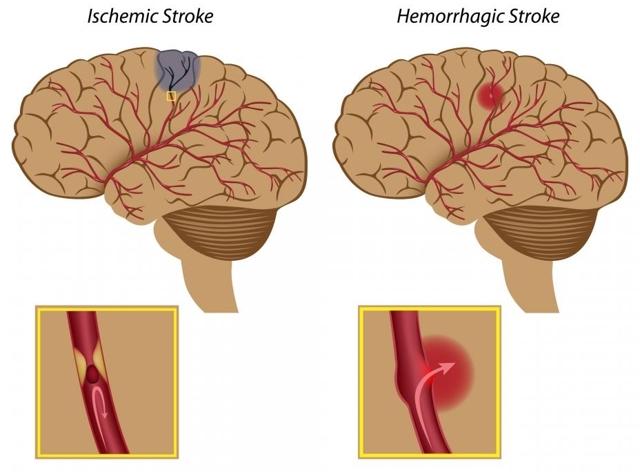
- Ишемический – атеросклероз. Формирует в артерии атеросклеротическую бляшку, которая сужает просвет сосуда и создает условия для формирования тромба. Он и закупоривает сосуд. Клетки участка мозга гибнут (некроз).
- Геморрагический – гипертония. Когда артериальное давление превышает 160/95 мм рт. ст., риск приступа вырастает в четыре раза. Если давление перескочило планку в 200/115 мм рт. ст. – то в десять раз. Высокое давление на стенку кровеносного сосуда рвет его, и кровь попадает в вещество мозга. Под действием кровоизлияния мозг сдавливается, возникает отек, и участок мозга гибнет.
Основная причина инфаркта миокарда:
Тромбоз коронарной артерии.
Предвестники инсульта
Предвестники ишемического инсульта дают о себе знать примерно за сутки. Начинают происходить временные нарушения мозгового кровообращения, следствием которых являются:
- Головная боль
- Ощущение общего дискомфорта
- Кратковременное расстройство сознания
Ишемия мозга развивается в течение несколько часов, иногда растягивается на несколько суток. В первый раз она настигает больного утром, сразу после пробуждения, или ночью. Симптомы то исчезают, то появляются, как бы мерцают.
Лицо бледнеет, иногда синеет. Нарушаются кожная чувствительность, обоняние и стереоскопичность зрения. Происходит также нарушение узнавания, как людей, так и предметов, расстраивается речь.
На противоположной очагу поражения стороне тела развивается гемипарез конечностей.
Предвестники геморрагического инсульта обычно отсутствуют. Он настигает больного внезапно, обычно днем, когда физические или психические нагрузки максимально велики. Больного пронзает острейшая головная боль, он теряет сознание и падает. Лицо красное, на коже выступает пот, скачкообразно меняется температура тела, повышено артериальное давление; дыхание затрудненное, хрипящее.
Пораженный геморрагическим инсультом человек ни на что не реагирует. Распознать инсульт у коматозного больного удается по симптому «паруса», когда одна из щек надувается на выдохе, а также по вывороченной стопе, почти отсутствующему тонусу мышц.
Как избежать сердечно-сосудистой катастрофы
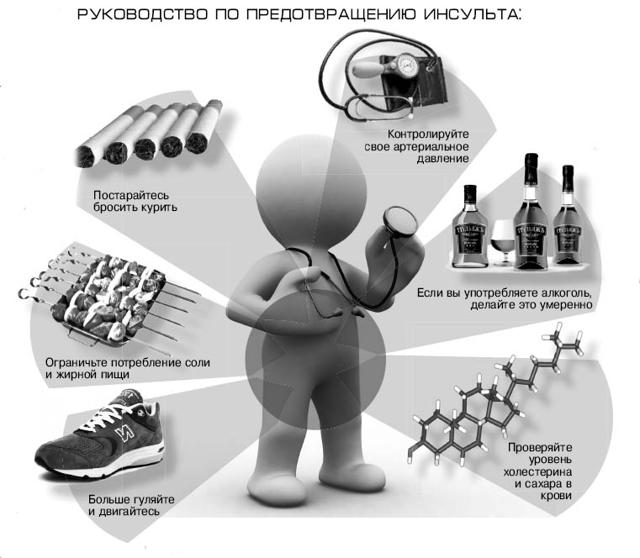
Советы врачей, как предотвратить инсульт и инфаркт, во многом схожи. Общие рекомендации:
Регулярно посещайте профильного доктора. Он будет отслеживать ваши факторы риска, по мере необходимости вносить изменения в ход лечения.
Обязательно принимайте прописанные лекарства в соответствии с дозами, назначенными врачом
Не вносите самостоятельные коррективы в назначенный курс лечения, всегда советуйтесь с врачом.
Измените стиль жизни:
Откажитесь от никотина, это очень важно. У курильщиков риск приступа на порядок выше, чем у некурящих людей.
Ешьте продукты с низким содержанием холестерина
Жирная пища способствует склерозированию сосудов.
Каждый день давайте своему организму посильную физическую нагрузку. Как минимум – полчаса ходьбы в среднем темпе.
Избегайте стрессов.
Еда ставит барьер инсульту
Предотвратить инсульт помогут также вещества, содержащиеся в обычных продуктах. Например, магний, который присутствует в семечках, орехах, зелёных овощах, морской капусте, черносливе, цельнозерновых продуктах, может снижать артериальное давление, чувствительность клеток к инсулину, нормализует уровень холестерина. Эти качества магния уменьшают риск заболевания.
Специалисты отмечают, что по эффективности цельнозерновой хлеб аналогичен лекарствам, и оказывает сильное профилактическое действие.
В рационе всегда должны присутствовать продукты, богатые пектинами: соки с мякотью, свежие овощи, фрукты, ягоды, натуральный мармелад. Вместе с хлебом крупного помола и цельными крупами они способствуют быстрому выведению токсинов и предупреждают атеросклероз
Что же такое астения
Астения – это психопатологическое расстройство, развивающееся на фоне заболеваний и состояний, в том или ином отношении истощающих организм. Некоторые ученые считают, что астенический синдром является предвестником других, очень серьезных, заболеваний нервной системы и психической сферы.
Почему-то многие обыватели думают, что астения и обычная усталость – это одно и то же состояние, названное по-разному. Они ошибаются. Природная усталость – это физиологическое состояние, которое развивается вследствие воздействия на организм физических или психических сверхнагрузок, является кратковременной, полностью проходит после полноценного отдыха. Астения же – это усталость патологическая. Организм при этом никаких острых сверхнагрузок не испытывает, но испытывает нагрузки хронические вследствие той или иной патологии.
Астения не развивается за один день. Данный термин применим к людям, у которых симптомы астенического синдрома отмечаются продолжительное время. Симптомы постепенно нарастают, качество жизни больного со временем существенно снижается. Одного лишь полноценного отдыха для устранения симптомов астении недостаточно: необходимо комплексное лечение у невропатолога.
8 простых правил профилактики инсульта
Только в США каждые 40 секунд у кого-то случается инсульт. В РФ статистика тоже впечатляющая: жертвами удара (так переводится insultus с латыни) становятся свыше 450 тысяч человек каждый год.
Что такое инсульт
В обоих случаях ничем хорошим инсульт не заканчивается. В первом скопившаяся кровь давит на нервную ткань и не даёт ей функционировать. Во втором клетки мозга перестают получать питание и кислород и погибают.
В зависимости от того, какой из участков мозга был повреждён, страдают те неврологические функции, за которые он отвечал. Кто-то теряет речь. Кого-то парализует — частично или полностью. У кого-то возникают проблемы с дыханием. Кто-то и вовсе погибает.
Но хуже всего то, что инсульт сложно предсказать. Не зря его назвали ударом: острое мозговое нарушение развивается внезапно и быстро. Зачастую буквально на пустом месте: вот только что человек смеялся, шутил и вообще выглядел огурцом, а сейчас ему вызывают скорую.
Кто в группе риска
Некоторые люди более уязвимы к развитию инсульта, чем остальные. И чаще всего это те, кто:
- Страдает от гипертонии. Это наиболее частая причина инсультов.
- Имеет то или иное заболевание сердца (например, сердечную недостаточность или аритмию).
- Болеет сахарным диабетом. Диабет повреждает сосуды, в том числе головного мозга, увеличивая риск кровоизлияний.
- Имеет лишний вес.
- Принимает определённые препараты. В число опасных лекарств входят те, что меняют уровень эстрогена. Например, противозачаточные таблетки.
- Ведёт малоподвижный образ жизни.
- Имеет высокий уровень холестерина в крови.
- Курит.
- Страдает от апноэ во сне.
- Старше 55 лет. По статистике , каждое десятилетие после 55 лет риск получить инсульт удваивается.
- Имеет семейную историю инсультов: жертвами удара становился кто-то из близких родственников.
- Является мужчиной. У женщин риск инсульта значительно ниже.
Если хотя бы несколько пунктов можно отнести к вам, необходимо заняться собой. Желательно прямо сегодня.
Что делать для профилактики инсульта
Профилактика инсульта сводится прежде всего к коррекции образа жизни. Вот что, по мнению экспертов авторитетной исследовательской организации Mayo Clinic , надо предпринять в первую очередь:
1. Следите за весом
Лишний вес тянет за собой сразу несколько факторов, повышающих риск инсульта. Это и рост артериального давления, и сердечно-сосудистые заболевания, и возможное развитие диабета… Потеря даже 4–5 лишних килограммов значительно улучшит ваши шансы избежать знакомства с инсультом.
2. Ешьте больше овощей и фруктов
Как минимум 4–5 порций (яблоко, капустный салат, овощи на гриле и так далее) в день. Растительная пища снижает артериальное давление и улучшает эластичность сосудов. А это, в свою очередь, является отличной профилактикой инсульта.
4. Регулярно тренируйтесь
Физическая активность снижает риск развития всех типов инсульта. Особенно хороши аэробные тренировки: ходьба, бег, плавание, катание на велосипеде, фитнес с невысокой нагрузкой…
Упражнения действуют комплексно. Они помогают снизить вес, улучшают общее состояние кровеносных сосудов и сердца, уменьшают стресс. Постарайтесь довести длительность ежедневных тренировок хотя бы до 30 минут.
5. Меньше пейте
Здесь любопытный момент: медики не призывают бросить пить вовсе. Нет, пьянки однозначно опасны хотя бы тем, что повышают артериальное давление. Но вот одна порция спиртного в день может быть даже полезна: по некоторым данным , умеренное употребление алкоголя снижает риск образования тромбов и может предотвращать ишемический инсульт.
Да, одна порция, по мнению медиков, — это 17 мл чистого спирта или:
- 350 мл пива;
- 147 мл вина;
- 44 мл чего-нибудь крепкого — водки, коньяка, виски и так далее.
Но учтите: это ещё не даёт карт-бланш на умеренное употребление алкоголя. Можно вам пить или нельзя, лучше обсудить с терапевтом.
6. Ешьте меньше трансжиров
Трансжиры уменьшают просвет сосудов. А значит, образование тромба станет вероятнее. Поэтому долой фастфуд, покупную выпечку, чипсы, крекеры и маргарин.
7. Контролируйте уровень артериального давления
Не допускайте, чтобы оно было больше 130/80. Если такие ситуации случаются, обязательно обратитесь к терапевту за консультацией.
8. Постарайтесь не проморгать диабет
Существуют признаки, по которым можно отловить это заболевание на ранней стадии. Прислушивайтесь к себе.
К сожалению, уменьшить риск инсульта до ноля невозможно
Поэтому, помимо профилактических мер, важно знать, как выглядит инсульт и что делать, если он произошёл с вами или кем-то из вашего окружения
Диагностика астении
Зачастую больные считают, что симптомы, которые они испытывают, не страшны, и все наладится само, стоит лишь только выспаться. Но после сна симптомы не проходят, а со временем лишь усугубляются и могут спровоцировать развитие весьма серьезных неврологических и психиатрических заболеваний. Чтобы этого не произошло, не стоит недооценивать астению, а следует при возникновении симптомов этого заболевания обратиться к врачу, который выставит точный диагноз и подскажет, какие меры предпринять для его устранения.
Диагностика астенического синдрома основана преимущественно на жалобах и данных анамнеза заболевания и жизни. Врач уточнит у вас, как давно появились те или иные симптомы; занимаетесь ли вы тяжелой физической или умственной работой, не испытывали ли в последнее время связанные с ней перегрузки; не связываете ли вы возникновение симптомов с психоэмоциональным стрессом; не страдаете ли хроническими заболеваниями (какими – смотрите выше, в разделе «причины»).
Затем врач проведет объективное обследование пациента, чтобы обнаружить изменения в строении или функциях его органов.
На основании полученных данных, чтобы подтвердить или опровергнуть то или иное заболевание, врач назначит пациенту ряд лабораторных и инструментальных исследований:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови (глюкоза, холестерин, электролиты, почечные, печеночные пробы и другие показатели, необходимые по мнению врача);
- анализ крови на гормоны;
- ПЦР-диагностика;
- копрограмма;
- ЭКГ (электрокардиография);
- УЗИ сердца (эхокардиография);
- УЗИ органов брюшной полости, забрюшинного пространства и малого таза;
- фиброгастродуоденоскопия (ФГДС);
- рентгенография органов грудной клетки;
- УЗИ сосудов головного мозга;
- компьютерная или магнитно-резонансная томография;
- консультации смежных специалистов (гастроэнтеролога, кардиолога, пульмонолога, нефролога, эндокринолога, невропатолога, психиатра и других).
Заключение
Наличие астенического синдрома у пациента указывает на то, что его организм уже работает из последний сил. Такая патология считается распространенной. Существует множество факторов, которые способны спровоцировать ее появление. Самым главным симптомом является постоянная усталость. Пациент даже после полноценного отдыха не может полностью восстановиться
В итоге появляются проблемы со сном, ухудшается аппетит, внимание, память. Он начинает терять вес
Появляются различные психические расстройства. Самостоятельно астения не пройдет. После тщательной диагностики доктор подбирает соответствующую терапию. Обычно нужно в первую очередь изменить образ жизни.
Также используются медикаментозная терапия и немедикаментозные методы. Что касается последних, то это обычно физиотерапевтические процедуры и воздействие на психику пациента. Кроме того, можно воспользоваться рецептами народной медицины. Все методы и препараты назначает исключительно доктор. Самостоятельно нельзя заниматься лечением, так как это может только усугубить состояние больного.
Астенический синдром, или астения (в переводе с греческого означает «отсутствие сил», «бессилие») – это симптомокомплекс, свидетельствующий о том, что резервы организма истощены, и он работает из последних сил. Это очень частая патология: по данным разных авторов, частота заболеваемости ею составляет от 3 до 45% в популяции. О том, почему возникает астения, каковы симптомы, принципы диагностики и лечения данного состояния и пойдет речь в нашей статье.






